Kraków
Recenzje
Wydawca prosi o ewentualny kontakt w ich sprawie
Konsultacje merytoryczne
Somewhere above the stars


Wstęp
Witaj w fascynującym świecie pracy z osobami starszymi, w którym każdy dzień to okazja do nauki, inspiracji i głębszego zrozumienia życia. To świat, w którym wiek nie jest przeszkodą, ale okazją do odkrywania nowych możliwości. To świat, w którym seniorzy to nie tylko liczby na dowodach tożsamości, ale źródło mądrości, historii i doświadczenia. Praca z seniorami to wyjątkowe wyzwanie i jednocześnie ogromna przyjemność. To obszar, w którym nauka i empatia łączą się, aby zapewnić godność, wsparcie i jakość życia tym, którzy przeszli przez wiele etapów życia. To również miejsce, w którym sami uczymy się od tych, których jesteśmy zobowiązani służyć.
Moja książka, którą trzymasz w dłoniach powstała z pasji do pracy z osobami starszymi i z przekonania, że każdy z nas może wnosić ogromny wkład w poprawę jakości życia seniorów. To kompendium wiedzy, które ma pomóc zarówno profesjonalistom w dziedzinie opieki zdrowotnej, jak i opiekunom rodzinnym, zrozumieć i skutecznie wspierać seniorów. W trakcie lektury mojej książki odkryjesz, jak pielęgnować zdrowie fizyczne i psychiczne osób starszych, jak budować relacje z nimi, a także jak tworzyć przyjazne środowisko i dostosować opiekę do ich potrzeb. Poznasz także różne aspekty starzenia się, poczynając od zmian fizycznych, aż po psychologiczne aspekty, z jakimi seniorzy się borykają. Zapraszam Cię na fascynującą podróż po świecie seniorów, w którym wiek to nie przeszkoda, a życie pełne jest niespodzianek. To podróż, w trakcie której dowiesz się, jak stać się wsparciem dla tych, którzy już dawno przeszli przez swoją młodość, ale wciąż mają wiele do zaoferowania światu. Gotowy na nowe wyzwania? Rozpocznijmy tę podróż i doceńmy znaczenie pracy z seniorami. Przekonajmy się, jak wiele możemy nauczyć się od tych, którzy mają wiele do opowiedzenia i dzielenia się. Seniorzy czekają na nas, abyśmy zrozumieli ich potrzeby i podarowali im to, co najważniejsze — naszą uwagę i troskę.
Razem możemy wpłynąć na jakość życia seniorów i uczynić ich dni pełnymi radości, aktywności i satysfakcji. Gotowi na tę niezwykłą podróż?
Autorka
Część 1.
„Za młodzi na sen,
za starzy na grzech”
1.1. Mechanizm starzenia się
Rewitalizacja to proces zwiększania żywotności ustroju i ogólnego usprawniania jego procesów życiowych. W praktyce, praca z zespołem rehabilitacyjnym może odbywać się na trzech poziomach, zależnie od głębokości wnikania w proces choroby. Pierwszy poziom to leczenie objawowe, skierowane przede wszystkim na złagodzenie dolegliwości u pacjentów chorujących na jednostki nieuleczalne. Drugi poziom to leczenie choroby o ostrym przebiegu, mające na celu przywrócenie pacjenta do stanu sprzed choroby. Natomiast trzeci, najgłębszy poziom to rewitalizacja, skupiająca się na głębokim uzdrowieniu organizmu, oczyszczeniu tkanek, pobudzeniu ich funkcji oraz zwiększeniu obronności i energii życiowej.
W praktyce rewitalizacja może znaleźć zastosowanie na dwóch głównych typach pacjentów. Pierwszy to osoba starzejąca się, zainteresowana biologicznym odmłodzeniem i uniknięciem chorób. Drugi to pacjent przewlekle chory, szukający ostatecznej pomocy po nieudanych próbach leczenia objawowego. W przypadku rewitalizacji, główny nacisk kładzie się na głębokie uzdrowienie organizmu poprzez analizę życia pacjenta, wykrycie i usunięcie przewlekłych schorzeń oraz wprowadzenie nowego, uzdrawiającego reżimu życia.
Ważnym elementem rewitalizacji jest zmiana trybu życia i odżywiania, będąca kluczowym czynnikiem przeciwdziałania procesowi starzenia się. Choć istnieją metody farmakologicznej rewitalizacji, gruntowna zmiana stylu życia jest niezbędna do osiągnięcia istotnego biologicznego odmłodzenia. Rewitalizacja może również mieć zastosowanie w przewlekłych chorobach, oferując kompleksowe działanie na cały organizm.
Główne metody rewitalizacji obejmują dietoterapię, kinezyterapię, ergoterapię, psychoterapię, farmakoterapię, balneoterapię oraz klimatoterapię. Działania lecznicze skupiają się na cofaniu zmian miażdżycowych, usuwaniu złogów, niszczeniu starych komórek i pobudzaniu regeneracji, mobilizacji układu nerwowego, przeciwdziałaniu reakcjom wolnych rodników, dostarczaniu brakujących składników odżywczych oraz usuwaniu szkodliwych wpływów na organizm.
Warto podkreślić, że termin „odmłodzenie” jest często mylący, ze względu na niepoważne i komercyjne praktyki. Zamiast tego, koncentracja na gruntownej zmianie trybu życia jest kluczowa dla uzyskania trwałych rezultatów rewitalizacji.
W kontekście rewitalizacji, starzenie się fizjologiczne jest pojęciem abstrakcyjnym, gdyż zawsze występują negatywne wpływy na organizm, nawet w najkorzystniejszych warunkach. Te procesy wynikają z funkcjonowania i budowy skomplikowanego ustroju wielokomórkowego, potęgując się z wiekiem. W biologii molekularnej podkreśla się, że proces starzenia fizjologicznego jest spowodowany nieuchronnym i postępującym uszkodzeniem długich łańcuchowych cząsteczek, takich jak DNA, RNA, kolagen, przez różnorodne metabolity, zwłaszcza wolne rodniki. Te uszkodzenia prowadzą do trwałych połączeń między cząsteczkami, co stopniowo prowadzi do usztywnienia tkanek i ograniczenia ich funkcji. Zrozumienie mechanizmów starzenia się jest kluczowym obszarem badań w medycynie i biologii, a strategie przeciwdziałania temu procesowi mają zastosowanie w profilaktyce geriatrycznej. Termin „odmłodzenie” został często skompromitowany przez nieuczciwe praktyki komercyjne, jednak głęboka zmiana trybu życia, zdrowe odżywianie i regularna aktywność fizyczna pozostają fundamentem skutecznej rewitalizacji. Współczesne podejścia do rewitalizacji obejmują również farmakologiczne aspekty, gdzie nowe kierunki badawcze w farmakologii mogą wprowadzić innowacyjne metody wspomagające procesy regeneracyjne. Niemniej jednak, trwała zmiana stylu życia i nawyków żywieniowych jest niezbędna do osiągnięcia znaczącego efektu biologicznego odmłodzenia. W praktyce, kuracja rewitalizacyjna obejmuje różnorodne metody, takie jak cofanie zmian miażdżycowych, mobilizacja układu nerwowego, usuwanie złogów, pobudzanie regeneracji komórkowej, przeciwdziałanie reakcjom wolnych rodników i dostarczanie niezbędnych substancji odżywczych. To kompleksowe podejście może przynieść pozytywne rezultaty, zwłaszcza u pacjentów przewlekle chorych. W związku z powyższym, rewitalizacja to nie tylko kwestia leczenia konkretnych schorzeń, ale przede wszystkim głębokiego uzdrowienia organizmu, oczyszczenia tkanek i zwiększenia zdolności regeneracyjnych, co może znacząco poprawić jakość życia. Dlatego też, choć terminologia w tym obszarze może być złożona, kluczowym elementem jest zawsze holistyczne podejście do zdrowia i dobrostanu pacjenta.
Główne metody rewitalizacji a zarazem profilaktyki geriatrycznej:
— Dietoterapia
— Kinezyterapia ( gimnastyka, ruch fizyczny)
— Ergoterapia ( leczenie pracą — terapia zajęciowa)
— Psychoterapia
— Farmakoterapia
— Balneoterapia
— Klimatoterapia
Działania lecznicze zmierzające do istotnej rewitalizacji:
— Cofnięcie się — w miarę możliwości — zmian miażdżycowych, rozszerzenie świateł tętnic i polepszenie ukrwienia najważniejszych dla organizmu narządów
— Mobilizacja i usunięcie złogów- zwłaszcza balastowego, nieczynnego białka, zalegającego w starzejących się komórkach
— Niszczenie i usuwanie starych zwyrodniałych komórek z jednoczesnym pobudzeniem regeneracji i zwiększeniem ich gęstości ( wraz z wzmożonym tworzenie młodych sprawnych komórek)
— Pobudzenie systemu nerwowego — zwiększenie jego troficznego wpływu i polepszenie funkcji komórek
— Przeciwdziałanie reakcjom wolnych rodników przez podawanie odpowiednich antyoksydantów.
— Dostarczenie brakujących minerałów, witamin, kwasów nukleinowych, itp.
— Usuwanie szkodliwych wpływów przewlekle działających na ustrój.
W miarę jak nasz organizm starzeje się na poziomie komórkowym i molekularnym, rośnie zapotrzebowanie na terapie, które mają na celu rewitalizację i przywrócenie funkcji organizmu. Rewitalizacja to proces przywracania młodzieńczej energii, zdolności i zdrowia w późniejszych latach życia. W tym rozdziale przyjrzymy się różnym strategiom i terapiom, które mają na celu spowolnienie procesu starzenia się oraz poprawę jakości życia osób starszych.
Terapie rewitalizacyjne
a. Terapie oparte na hormonach
Jednym z podejść do rewitalizacji jest terapia hormonalna. W miarę jak wiek postępuje, poziomy hormonów, takich jak hormony wzrostu, estrogeny i testosteron, maleją. Terapie hormonalne mogą pomóc w przywróceniu równowagi hormonalnej i poprawieniu energii, libido, masy mięśniowej i zdrowia kości. Jednak terapie hormonalne wiążą się z pewnymi ryzykiem i skutkami ubocznymi, dlatego ich stosowanie powinno być monitorowane przez specjalistów.
b. Suplementy diety i antyoksydanty
Suplementy diety, takie jak witaminy, minerały i przeciwutleniacze, mogą odgrywać istotną rolę w rewitalizacji organizmu. Przeciwutleniacze pomagają w zwalczaniu stresu oksydacyjnego, który jest jednym z kluczowych czynników przyspieszających starzenie się komórkowe. Witamina D, K2, i wapń mogą poprawić zdrowie kości, a witamina C i E wspomagają zdrową skórę. Jednak stosowanie suplementów diety powinno być rozważane pod nadzorem lekarza, aby uniknąć nadmiernego spożycia.
c. Terapie genowe
Najnowszym obszarem badań w dziedzinie rewitalizacji jest terapia genowa. Badacze eksperymentują z metodami zmiany ekspresji genów, które wpływają na procesy starzenia. Na przykład, badania nad telomerazą, enzymem odpowiedzialnym za zachowanie długości telomerów, otwierają nowe możliwości manipulacji procesem starzenia się na poziomie komórkowym.
d. Dieta i ćwiczenia fizyczne
Niezależnie od terapii farmakologicznych i genetycznych, dieta i aktywność fizyczna odgrywają kluczową rolę w rewitalizacji organizmu. Zdrowa i zrównoważona dieta bogata w antyoksydanty, białko i składniki odżywcze jest istotna dla utrzymania zdrowia i spowolnienia procesu starzenia się. Regularna aktywność fizyczna wspomaga utrzymanie masy mięśniowej, elastyczności i ogólnej kondycji.
**2.5 Terapie przeciwnowotworowe i przeciwwirusowe**
Niektóre choroby, takie jak nowotwory i infekcje wirusowe, mogą przyspieszać proces starzenia się. Terapie przeciwnowotworowe i przeciwwirusowe są ważnymi narzędziami w rewitalizacji organizmu. Postęp w dziedzinie leczenia nowotworów i chorób zakaźnych może znacznie poprawić jakość życia osób w starszym wieku.
**Podsumowanie**
Rewitalizacja organizmu na poziomie molekularnym i komórkowym jest obszarem intensywnych badań i eksperymentów. Terapie hormonalne, suplementy diety, terapie genowe, dieta, aktywność fizyczna oraz terapie przeciwnowotworowe i przeciwwirusowe są narzędziami, które mają na celu spowolnienie procesu starzenia się i poprawę jakości życia osób starszych. Jednak ważne jest, aby te terapie były stosowane pod nadzorem specjalistów medycznych, aby uniknąć potencjalnych skutków ubocznych i ryzyka. Rewitalizacja organizmu jest trudnym wyzwaniem, ale może przyczynić się do zdrowszego i bardziej aktywnego starzenia się.
Mechanizmy Starzenia się: Wewnętrzne i Zewnętrzne Czynniki
Starzenie się wynika z wielu skomplikowanych mechanizmów, z których wiele jest związanych z procesami biologicznymi. Oto kilka kluczowych mechanizmów starzenia:
**a. Skracanie telomerów:** Telomery to fragmenty DNA na końcach chromosomów, które ulegają skracaniu przy każdym podziale komórkowym. Skracanie telomerów jest związane z procesem starzenia i utratą zdolności komórek do podziału.
**b. Uszkodzenia DNA:** Promieniowanie, toksyny i inne czynniki mogą powodować uszkodzenia DNA. Naprawa DNA staje się mniej efektywna w miarę starzenia się, co zwiększa ryzyko chorób.
**c. Akumulacja toksyn:** Wolne rodniki i inne toksyny gromadzą się w organizmach w miarę upływu czasu, co prowadzi do uszkodzeń komórek i tkanek.
**d. Zmiany w ekspresji genów:** Starzenie się jest związane z zmianami w ekspresji genów, które wpływają na różne procesy biologiczne.
Zewnętrzne czynniki, takie jak palenie papierosów, niezdrowa dieta i ekspozycja na promieniowanie UV, również przyspieszają proces starzenia się organizmu.
1.2. Strategie Przeciwdziałania Starzeniu
Mimo że nie można całkowicie uniknąć procesu starzenia się, istnieją strategie, które mogą pomóc opóźnić ten proces i poprawić jakość życia na starsze lata.
**a. Zdrowa dieta:** Dieta bogata w warzywa, owoce, białko i zdrowe tłuszcze może dostarczyć organizmowi niezbędnych składników odżywczych oraz przeciwnowotworowych i przeciwzapalnych substancji.
**b. Aktywność fizyczna:** Regularna aktywność fizyczna wspiera zdrowie serca, układu mięśniowo-szkieletowego i ogólną kondycję organizmu.
**c. Zdrowy styl życia:** Unikanie palenia papierosów i nadmiernego spożycia alkoholu to kluczowe aspekty zdrowego stylu życia.
**d. Ochrona przed promieniowaniem UV:** Chronienie skóry przed promieniowaniem UV jest ważne dla zapobiegania starzeniu się skóry i ryzyku nowotworów skóry.
**e. Suplementy diety:** Niektóre suplementy, takie jak witaminy C i E, oraz przeciwutleniacze mogą wspomagać organizm w zwalczaniu szkodliwych wolnych rodników.
**f. Regularne badania lekarskie:** Regularne kontrole lekarskie pozwalają wykryć choroby na wczesnym etapie, co zwiększa szanse na ich skuteczne leczenie.
**g. Leczenie inne ** Nowe terapie oparte na badaniach nad przeciwdziałaniem starzeniu, takie jak terapie genowe, są w trakcie rozwoju i mogą przynieść obiecujące rezultaty.
Psychospołeczne Aspekty Starzenia się
Nie tylko czynniki biologiczne wpływają na proces starzenia się. Warto zwrócić uwagę na aspekty psychospołeczne, takie jak utrzymanie aktywności społecznej, relacje z bliskimi i utrzymanie celów życiowych.
Starzenie się to proces naturalny, ale zrozumienie jego mechanizmów i dostosowanie swojego stylu życia może pomóc w opóźnieniu skutków starzenia i cieszeniu się dłuższym i zdrowszym życiem. Wciąż trwają badania nad lepszym zrozumieniem starzenia się i rozwijaniem skuteczniejszych metod przeciwdziałania temu procesowi, co stanowi istotne wyzwanie i obszar postępu w nauce i medycynie.
Psychospołeczne Aspekty Starzenia Się: Zdrowie Psychiczne, Relacje Społeczne i Cele Życiowe
Starzenie się to proces, który wykracza poza zmiany fizyczne i biologiczne. Istnieje wiele istotnych psychospołecznych aspektów starzenia, które wpływają zarówno na jakość życia osób starszych, jak i na sposób, w jaki społeczeństwo postrzega starzenie się. W tym rozdziale przyjrzymy się tym aspektom, wskazując na ich znaczenie i sposoby radzenia sobie z nimi.
1. Zdrowie Psychiczne w Starości
Zdrowie psychiczne jest równie ważne jak zdrowie fizyczne i może znacząco wpływać na jakość życia w późniejszym wieku. W miarę jak starzejemy się, możemy być bardziej narażeni na problemy zdrowia psychicznego, takie jak depresja, lęki i demencja. Ważne jest, aby podjąć kroki w celu zarządzania zdrowiem psychicznym, takie jak szukanie wsparcia terapeutycznego i utrzymywanie aktywności intelektualnej.
2. Relacje Społeczne i Wsparcie Rodzinne
Relacje społeczne odgrywają kluczową rolę w starzeniu się. Dla wielu osób starszych rodzina stanowi źródło wsparcia emocjonalnego i finansowego. Jednak proces starzenia się może wprowadzać zmiany w relacjach rodzinnych. Ważne jest, aby utrzymywać zdrowe relacje z bliskimi i rozmawiać otwarcie o potrzebach i oczekiwaniach.
3. Samoopieka i Autonomia
W miarę jak starzejemy się, zazwyczaj doświadczamy spadku zdolności fizycznych. To może prowadzić do konieczności opieki i wsparcia ze strony innych. Jednak zachowanie autonomii i samodzielności jest ważne dla zachowania poczucia własnej wartości i godności. Wspieranie samoopieki i dawanie osobom starszym możliwości podejmowania decyzji dotyczących własnego życia jest kluczowe.
4. Cele Życiowe i Nowe Pasje
Starość nie musi oznaczać zakończenia aktywności i rozwoju. W rzeczywistości, to doskonały czas, aby odkrywać nowe pasje, realizować cele życiowe i rozwijać się duchowo. Dla wielu osób starszych, jest to okres, w którym mogą bardziej skupić się na rzeczach, które naprawdę ich interesują, bez presji zawodowej czy obowiązków rodzicielskich.
5. Problemy Finansowe i Emerytura
Dla wielu osób starszych, problemy finansowe i niepewność związane z emeryturą mogą stanowić źródło stresu. Zarządzanie finansami i planowanie emerytury to ważne aspekty starzenia się, które warto omówić w tym rozdziale.
6. Starzenie się w Kulturze i Społeczeństwie
Kultura i społeczeństwo odgrywają znaczącą rolę w kształtowaniu postrzegania starzenia się. W niektórych kulturach starość jest hołubiona i traktowana z szacunkiem, podczas gdy w innych może być traktowana jako okres marginalizacji. Warto zastanowić się, jak nasza kultura wpływa na nasze postrzeganie starzenia się i dążyć do tworzenia bardziej akceptującego i wspierającego społeczeństwa.
7. Wsparcie Psychologiczne i Terapeutyczne
Nie można podkreślić zbyt mocno, jak ważne jest wsparcie psychologiczne i terapeutyczne dla osób starszych. Terapie, takie jak terapia rozmówna, terapia zajęciowa czy terapia rodzinna, mogą pomóc w radzeniu sobie z trudnościami psychicznymi i emocjonalnymi związanymi ze starzeniem się.
Starzenie się to złożony proces, który ma zarówno aspekty biologiczne, jak i psychospołeczne. Dbanie o zdrowie psychiczne, utrzymywanie relacji społecznych, realizowanie celów życiowych i dostosowanie się do zmieniających się potrzeb to kluczowe elementy starzenia się w sposób satysfakcjonujący i pełen godności. Współpraca z profesjonalistami, rodzina i społeczeństwo są kluczowe dla wsparcia osób starszych w tym ważnym okresie życia.
1.3. Motyw starzenia w filmografii
Motyw starzenia się jest często obecny w filmografii jako istotny element fabuły, źródło dramatycznych konfliktów lub temat, który inspiruje do głębszych rozważań. Oto kilka przykładów filmów, które eksplorują ten motyw:
**1. „Curious Case of Benjamin Button” (2008)** — Ten film oparty na opowiadaniu Francisa Scotta Fitzgeralda opowiada historię Benjamina Buttona, który rodzi się jako starzec i odwraca proces starzenia się. Film porusza temat nietypowego starzenia się i dąży do zrozumienia, co oznacza być młodym i starym jednocześnie.
**2. „Amour” (2012)** — Ten francuski film, laureat Oscara, przedstawia historię starszej pary, która staje w obliczu starzenia się, choroby i śmierci. „Amour” jest poruszającym portretem miłości i oddania w obliczu trudnych wyzwań związanych z wiekiem.
**3. „Nebraska” (2013)** — Ta czarno-biała komedia opowiada o starszym mężczyźnie, który wierzy, że wygrał milion dolarów i wyrusza w podróż ze swoim synem. Film eksploruje temat starzenia się, marzeń i relacji rodzinnych.
**4. „About Schmidt” (2002)** — W tej komedii-dramacie Jack Nicholson wciela się w postać Emery’ego Schmidta, który po przejściu na emeryturę zaczyna zastanawiać się nad swoim życiem i wybierającym się na podróż, aby odkryć nowe znaczenie w swoich późniejszych latach.
**5. „Gran Torino” (2008)** — Clint Eastwood gra w tej produkcji jako Walt Kowalski, starszy weteran wojenny, który staje w obliczu zmian w swojej dzielnicy i konfrontuje się z własnym starzeniem się oraz przeszłością.
**6. „Away from Her” (2006)** — Ten film oparty na opowiadaniu Alice Munro przedstawia historię kobiety cierpiącej na chorobę Alzheimera i jej męża, który musi stawić czoło jej postępującej utracie pamięci i tożsamości.
**7. „Youth” (2015)** — Reżyser Paolo Sorrentino przedstawia historię dwóch starszych przyjaciół, reżysera filmowego i kompozytora, spędzających wakacje w luksusowym kurorcie w Alpach. Film eksploruje temat starzenia się, kreatywności i szukania sensu w późniejszych latach życia.
Motyw starzenia się w filmografii może służyć jako narzędzie do refleksji nad ludzkim doświadczeniem, problemami związanymi z utratą zdolności, zmianami w relacjach interpersonalnych i poszukiwaniem sensu życia w późniejszych latach. Te filmy pozwalają widzom zastanowić się nad własnym procesem starzenia i przemyśleć, jak zachować jakość życia w starszym wieku.
1.4. Zagrożenia Cywilizacyjne w Geriatrii: Wyzwania i Perspektywy
Geriatria, nauka zajmująca się zdrowiem i opieką nad osobami starszymi, jest dziedziną medycyny nieustannie ewoluującą wraz z wyzwaniami i zagrożeniami cywilizacyjnymi. Nasza społeczeństwa starzeją się w niespotykanym tempie, co wiąże się z koniecznością dostosowania systemów opieki zdrowotnej do potrzeb coraz liczniejszej grupy osób starszych. Jednak zagrożenia cywilizacyjne, takie jak przewlekłe choroby, oporność na antybiotyki i izolacja społeczna, stawiają geriatrów przed poważnymi wyzwaniami.
1. Przewlekłe Choroby jako Epidemia XXI Wieku
Przewlekłe choroby, takie jak choroby serca, cukrzyca, choroba Alzheimera i nowotwory, stanowią obecnie największe zagrożenie dla osób starszych. Wzrost występowania tych chorób wiąże się z naszym stylem życia, w tym z niezdrową dietą, brakiem aktywności fizycznej i paleniem papierosów. Geriatrzy muszą koncentrować się na edukacji pacjentów w zakresie zdrowego stylu życia oraz na leczeniu przewlekłych schorzeń, aby poprawić jakość życia osób starszych.
2. Epidemia Otyłości i Jej Wpływ na Geriatrię
Otyłość jest kolejnym poważnym zagrożeniem cywilizacyjnym, które wpływa na geriatrię. Otyłość jest często związana z przewlekłymi chorobami, takimi jak cukrzyca typu 2, choroby serca i choroba wątroby. Wpływa również na funkcjonowanie układu mięśniowo-szkieletowego, co zwiększa ryzyko upadków i złamań u osób starszych. Geriatrzy muszą opracowywać skuteczne strategie leczenia i prewencji otyłości, aby poprawić zdrowie pacjentów.
3. Wyzwanie Oporności na Antybiotyki
Antybiotyki odgrywają kluczową rolę w leczeniu infekcji, które mogą być szczególnie niebezpieczne dla osób starszych. Jednak rosnąca oporność na antybiotyki jest poważnym zagrożeniem cywilizacyjnym. Osoby starsze często mają osłabiony układ immunologiczny, co sprawia, że są bardziej podatne na zakażenia. Geriatrzy muszą uważnie dobierać antybiotyki, aby uniknąć nadużywania tych leków i wspierać badania nad nowymi metodami walki z opornością na antybiotyki.
4. Izolacja Społeczna i Jej Wpływ na Zdrowie Psychiczne
Izolacja społeczna to problem, który dotyka wiele osób starszych, zwłaszcza w społeczeństwach zdominowanych przez technologię. Brak aktywności społecznej i wsparcia może prowadzić do pogorszenia zdrowia psychicznego, w tym depresji i demencji. Geriatrzy muszą działać w kierunku zwiększenia świadomości na temat izolacji społecznej i tworzenia programów społecznych, które integrują osoby starsze z resztą społeczeństwa.
5. Wyzwania w Opiece Długoterminowej
Zapewnienie adekwatnej opieki długoterminowej dla osób starszych staje się coraz większym wyzwaniem. Potrzebujemy rozwiązań, które nie tylko zapewnią dostęp do opieki, ale także utrzymają godność i jakość życia osób starszych. Innowacje w opiece zdrowotnej, telemedycyna oraz rozwijanie specjalistycznych ośrodków geriatrycznych są kluczowe dla przeciwdziałania temu zagrożeniu.
W geriatrii, jak w każdej dziedzinie medycyny, konieczne jest ciągłe dostosowywanie się do zmieniających się warunków i zagrożeń cywilizacyjnych. Geriatrzy muszą łączyć wiedzę medyczną z interdyscyplinarnymi podejściami i innowacjami, aby skutecznie przeciwdziałać tym wyzwaniom i zapewnić lepszą jakość życia osobom starszym.
Specjaliści, którzy chcą nie tylko tłumić dolegliwości, lecz i uzdrawiać dogłębnie, od podstaw napotykają w swych działaniach nieustannie na
„przeszkody i zapory” nie do przezwyciężenia. Są to właśnie szkodliwości cywilizacyjne, wobec których jesteśmy w głównej mierze bezsilni. Wchodzą tu w grę bardzo potężne mechanizmy ekonomiczne, produkcyjno-przemysłowe, polityczne i tradycyjno-obyczajowe oraz głęboko zakorzenione stereotypy potrzeb społecznych ściśle związane z modelem potrzeb i pożądań indywidulanych. W kształtowaniu tych stereotypów, oprócz podstawowych wymagań życiowych, odgrywają rolę dwa ważne czynniki: 1. Pożądanie przyjemności i wygody, 2. Moda, która to pożądanie sprowadza na tory coraz to nowych wrażeń, bodźców i form.
Moda to nie tylko kształt i długość damskich spódnic czy męskich fryzur, ale to cały styl życia, pracy, potrzeb i dążeń, przy czym te potrzeby są narzucane bez żadnego względu na to, czy są korzystne dla organizmu czy szkodliwe.
Tylko wybitne jednostki zdolne są oprzeć temu psychicznemu naciskowi, wobec którego nauka i medycyna są bezsilne. Przykładem tej bezsilności jest choćby fakt, że „wiek zawałowy” obniżył się ostatnio wydatnie i wciąż ma tendencję do obniżania, a lekarze nic nie mogą zrobić z rozpanoszoną modą nastolatków na palenie tytoniu. Podobnie nic nie można zrobić na modę obfitego zakrapiania alkoholem wszystkich uroczystości, świąt rodzinnych i załatwianych interesów. Umyślnie biorę te dwa przykłady, gdyż nie są to wcale przyjemności naturalne i pociągające. Ani pierwszy papieros, ani pierwszy kieliszek palącego płynu nie sprawiają satysfakcji — wręcz przeciwnie. Ale potęga mody nakazuje zmuszać się do nich aż do zupełnego przyzwyczajenia i znałogowienia. I dużo łatwiej przez odgórne zarządzenia usunąć takie czy inne zanieczyszczenia środowiska, niż zwalczać te indywidualne „potrzeby”, które w bilansie społecznym mają bez porównania większy i bardziej złowrogi wpływ na zdrowie ludzkie niż wyziewy i ścieki fabryczne. Walka z modą, tradycją zakorzenionymi społecznymi zwyczajami ( np. w dziedzinie żywienia) jest niezwykle trudna i tylko bardzo mozolnie i powoli można osiągać tu sukcesy zarówno w leczeniu indywidualnym, jak i w poczynaniach medycyny społecznej. Nie chodzi zresztą o samo zwalczanie tych zjawisk, lecz skierowanie siły ich nacisku w kierunku zdrowia i społecznej korzyści. Można tu bowiem obserwować zarówno tendencje szkodliwe ( niestety dużo silniejsze), jak i korzystne. Do szkodliwych zaliczyć można np. dążenie posiadania samochodu, jeśli jest ona dyktowana przez nie potrzebę lecz snobizm, zazdrość i modę. Korzystne zjawiska — to np. zainteresowanie kinezyterapią, gimnastyką, ćwiczeniami jogi, lub ostatnio coraz bardziej modne — nabywanie przez mieszkańców miast działek letniskowych czy pracowniczych, które zmuszając do ciężkiej pracy na świeżym powietrzu poprawiają stan zdrowia ich właścicieli.
Zagrożenia cywilizacyjne działające na nas w codziennym życiu można z grubsza podzielić na następujące grupy:
1.Nieprawidłowości odżywiania,
2.Niedobór ruchu i wysiłku fizycznego
3.Brak hartujących bodźców klimatycznych
4. Szkodliwości związane z ubraniem.
5. Nadmierne i nieprawidłowe bodźce, działające na zmysły
6. Skażenie środowiska,
7. Szkodliwe nałogi
8. Stresy psychiczne
Inny podział
1.5. Praca adaptacyjna z seniorem
Praca adaptacyjna z podopiecznym domu seniora to proces dostosowywania otoczenia i działań terapeutycznych do indywidualnych potrzeb seniora. Zasady tej pracy obejmują empatię, szacunek oraz uwzględnianie zdolności i ograniczeń seniora. Wyzwania mogą wynikać z różnorodnych stanów zdrowia, a techniki pracy terapeuty zajęciowego obejmują dostosowywanie aktywności do poziomu sprawności seniora oraz stymulowanie jego umiejętności. Ważne jest również uwzględnianie aspektów społecznych, emocjonalnych i fizycznych podczas planowania zajęć. Adaptacyjne ćwiczenia fizyczne, kognitywne oraz zajęcia artystyczne mogą wspomagać utrzymanie sprawności i poprawę samopoczucia seniora.
Terapeuta zajęciowy powinien być elastyczny i gotów dostosować plan pracy do zmieniających się potrzeb seniora. Współpraca z personelem medycznym oraz rodzicami może również być kluczowa dla efektywnej opieki i terapii.
Celem pracy adaptacyjnej jest poprawa jakości życia seniora poprzez dostosowanie środowiska do jego potrzeb oraz stymulowanie aktywności fizycznej i umysłowej.
Techniki pracy terapeuty zajęciowego w adaptacji seniora?
1. **Dostosowywanie Zajęć:**
Terapeuta zajęciowy dostosowuje aktywności do poziomu sprawności, zainteresowań i zdolności seniora, umożliwiając mu pełny udział w zajęciach.
2. **Aktywizacja Fizyczna:**
Stymulowanie ruchu poprzez łagodne ćwiczenia fizyczne, spacer czy gimnastykę, wspomaga utrzymanie sprawności i poprawę kondycji fizycznej.
3. **Zajęcia Kognitywne:**
Gry planszowe, łamigłówki, czy pamięciowe zadania pomagają utrzymać aktywność umysłową i przeciwdziałają demencji.
4. **Terapia Zajęciowa Opierająca się na Sztuce:**
Malowanie, rzeźbienie czy inne formy artystyczne mogą być używane jako terapia, umożliwiając wyrażanie emocji i pobudzanie kreatywności.
5. **Muzykoterapia:**
Słuchanie muzyki, śpiewanie czy gra na instrumentach mogą mieć pozytywny wpływ na nastrój i pamięć seniora.
6. **Zajęcia Manualne:**
Prace ręczne, takie jak robienie biżuterii, szycie czy prace rzemieślnicze, mogą być angażujące i dostosowane do umiejętności seniora.
7. **Zajęcia Społeczne:**
Organizowanie spotkań, rozmów czy wspólnych aktywności z innymi mieszkańcami domu seniora wspiera integrację społeczną.
8. **Techniki Relaksacyjne:**
Nauczanie technik relaksacyjnych, takich jak głębokie oddychanie czy medytacja, może pomóc w radzeniu sobie ze stresem i poprawie samopoczucia.
9. **Stymulacja Zmysłów:**
Wykorzystywanie zmysłów poprzez aromaterapię, masaż czy sensoryczne doznania może mieć korzystny wpływ na komfort seniora.
10. **Wsparcie Rodzinne:**
Współpraca z rodziną seniora w celu zrozumienia jego potrzeb i historii życia, co pozwala dostosować terapię do indywidualnych preferencji.
Terapeuta zajęciowy powinien elastycznie dostosowywać te techniki, uwzględniając zmieniające się potrzeby seniora i reagując na ewentualne wyzwania zdrowotne.
Wyzwania w pracy adaptacyjnej podopiecznego w domu seniora
W pracy adaptacyjnej z podopiecznym domu seniora mogą wystąpić różnorodne wyzwania, w tym:
1. **Zróżnicowane Stany Zdrowia:**
Seniorzy często borykają się z różnymi problemami zdrowotnymi, co wymaga indywidualnego podejścia oraz dostosowania terapii do specyficznych potrzeb każdej osoby.
2. **Ograniczenia Fizyczne i Kognitywne:**
Obecność ograniczeń fizycznych, jak również problemy z pamięcią czy koncentracją, wymaga dostosowania aktywności i terapii do poziomu funkcji seniora.
3. **Izolacja Społeczna:**
Seniorzy często doświadczają izolacji społecznej, co może wpływać negatywnie na ich samopoczucie. Wyzwaniem jest stworzenie zajęć, które promują interakcję społeczną.
4. **Reakcje na Zmiany:**
Starsze osoby mogą być oporne na zmiany, co utrudnia wprowadzenie nowych form terapii czy dostosowanie otoczenia do ich potrzeb.
5. **Problemy Zdrowotne Psychiczne:**
Występowanie chorób psychicznych, takich jak depresja czy lęki, wymaga zrozumienia i wsparcia ze strony terapeuty zajęciowego.
6. **Zmienne Nastroje:**
Seniorzy często doświadczają zmian nastrojów, co może wpływać na ich chęć udziału w zajęciach. Terapeuta musi być gotów elastycznie reagować na te zmiany.
7. **Współpraca z Opiekunami:**
W przypadku seniorów wymagających opieki, współpraca z opiekunami może być kluczowa, ale także wyzwaniem ze względu na różne oczekiwania i potrzeby.
8. **Problemy Związane z Mobilnością:**
Ograniczenia w mobilności mogą utrudniać udział w wielu aktywnościach, co wymaga dostosowania form terapii do możliwości ruchowych seniora.
9. **Dostosowanie Środowiska:**
Zapewnienie odpowiedniego dostosowania środowiska do potrzeb seniora może wymagać znacznych zmian, co może być czasochłonne i kosztowne.
10. **Zarządzanie Zmianami w Samopoczuciu:**
Monitoring zmian w zdrowiu i samopoczuciu seniora oraz dostosowywanie terapii w zależności od tych zmian stanowi wyzwanie dla terapeuty zajęciowego.
Praca adaptacyjna wymaga więc holistycznego podejścia, uwzględniającego różnorodne aspekty życia seniora i dostosowującego terapię do ich indywidualnych potrzeb.
1.6. Przeciętne problemy zdrowia ludzi starzejących się i seniorów
Problem utraty sprawności fizycznej i psychicznej: dotyczy on ludzi, którzy przestają już być młodzi. Możemy zauważyć, że osoby znajdujące się w średnim wieku nie dysponują taką szybkością, siłą i skocznością jaką posiadali, gdy byli młodsi. W okresie starości (ok. 65 r.ż, wtedy to kończymy pracę i przechodzimy na emeryturę) pogarsza się znacznie wzrok i słuch. Uszkodzeniu mogą również ulec inne zmysły takie jak węch czy smak. Obniżają się także zdolności poznawcze i wykonawcze, czyli zmniejsza się czas reakcji, wytrzymałość na wysiłek psychiczny, pogarsza się również pamięć. Zmiany te mogą utrudniać w znacznym stopniu wykonywanie zwykłych zadań życiowych. Taka utrata normalnej sprawności fizycznej i psychicznej może doprowadzić do zniechęcenia w sferze aktywności społecznej osoby starszej. Najważniejsze jest to, aby wtedy nie wycofywać się z życia, nie obierać biernej postawy.
Problem samotności: zazwyczaj odczuwany jest z różną intensywnością, jest on rozpatrywany w indywidualny sposób, ponieważ każdy inaczej odczuwa samotność, a zwłaszcza ludzie w starszym wieku. Problem ten przyjmuje jednak najtrudniejszą formę wtedy, kiedy umiera jeden ze współmałżonków. Częściej dotyczy to kobiet, gdyż z racji dłuższego czasu życia trzykrotnie częściej zostają wdowami niż mężczyźni wdowcami. Do tego można również dodać fakt, że mężczyźni znacznie częściej żenią się wtórnie, przez co nie czują się już tak samotni. Natomiast u kobiet znacznie częściej większą rolę odgrywają kontakty z najbliższą rodziną, czy najbliższym otoczeniem. Kobiety z reguły mają wiele przyjaciółek, dzięki czemu nie czują się tak samotne. Mężczyźni natomiast mają w tej sferze problem, gdyż ich główne grono przyjacielskie to znajomi z pracy, często przyjaźń ta kończy się wraz z zakończeniem pracy, a przejściem na emeryturę. Jak widać płeć ma ogromne znaczenie w sferze samotności. W likwidacji tego problemu mogą pomóc wszelkie grupy samopomocowe dla starszych osób, bądź kluby Seniora, czy dziś bardziej znane Uniwersytety Trzeciego Wieku.
Problem zapewnienia godziwych warunków życia: rozpatrując ten problem w perspektywie osób starszych musimy przedstawić go w dwóch aspektach:
1) Głównym problemem będzie zatem nie posiadanie przez osoby starsze wystarczających zasobów finansowych niezbędnych do utrzymania siebie na przyzwoitym poziomie. Brak możliwości pracy obniża ich standard życia, do którego byli przyzwyczajeni, a nie kiedy zmusza ich do życia w skrajnym ubóstwie. Osoby w starszym wieku często odczuwają lęk o swoją przyszłość, z powodu braku pieniędzy na zrobienie opłat, wyżywienie czy nawet samą odzież. W dzisiejszych czasach lęk ten można zneutralizować stosując odpowiednie leki, często ludzie popadają również w wszelkiego rodzaju nałogi, jednak nie jest to najlepsza droga ucieczki od problemu.
Najważniejsze tutaj będzie wsparcie rodziny oraz najbliższego otoczenia.
2) Drugim aspektem będzie mała samodzielność osób w starszym wieku oraz brak opieki ze strony bliskich. Często wtedy jedynym wyjściem jest umieszczenie osoby starszej w domu pomocy społecznej. Mimo wielu starań, warunki życia w takich domach ciągle nie są najlepsze, co również negatywnie wpływa na psychikę osoby starszej. W takich placówkach zazwyczaj brakuje fachowej pomocy medycznej, a pracownicy rzadko liczą się z poglądami pensjonariuszy. Dobrym rozwiązaniem w tej sytuacji są wszelkiego rodzaju wolontariaty, do których wstępują osoby dobrowolnie i często z powołaniem.
Problem poczucia niepełnowartościowości: problem ten dotyczący osób w wieku starszym, który doskonale opisuje cytat Antoniego Kępińskiego słynnego polskiego psychiatry.
„We współczesnym świecie naukowo- technicznym obowiązuje zasada użyteczności — człowiek jest dobry, póki jest użyteczny. Jest to zasada identyczna do tej, którą stosuje się wobec tworów technicznych- rzeczy niepotrzebne idą na złom. Zasada ta godzi przede wszystkim w ludzi starych, oni nie nadążają za tempem współczesnego życia, nie mają sił, aby sprostać różnego rodzaju obowiązkom i rolom, jakie to życie narzuca, gubią się w chaosie informacji.” (Kępiński 1974, s.36).
Problem poczucia niepełnowartościowości zaczyna się wraz z zakończeniem pracy zawodowej. Może to prowadzić również do utraty prestiżu społecznego jak i tego w wymiarze rodzinnym. Nadmiar wolnego czasu często przytłacza osoby w starszym wieku, uciekają wtedy we wspomnienia i popadają w tęsknotę za tym, co było. Niektórzy mogą również reagować zupełnie inaczej. Przykładem może być chęć pozostawienia czegoś po sobie, czemu sprzyja posiadanie dzieci, wnuków, możliwość przekazania młodszym pokoleniom czegoś w spadku, czy podjęcie twórczości artystycznej. Nie wszyscy jednak potrafią sobie poradzić z tym problemem samodzielnie, dlatego ważne jest także to, aby przygotować taką osobę do przejścia na emeryturę oraz organizować czas, by nie czuła się niepotrzebna.
Problem utraty zdrowia i przeżywania chorób przewlekłych: jest zazwyczaj głównym źródłem cierpienia dla osób w podeszłym wieku. Według badań amerykańskich aż 86 % osób powyżej 65 roku życia cierpli na jakieś choroby przewlekłe, które można podzielić na somatyczne i psychiczne. Większość chorób somatycznych to takie, którym towarzyszy chroniczny ból, co zapewne wpływa na ograniczenie funkcjonowania ludzi w starszym wieku. Hospitalizacja i rehabilitacja w znacznym stopniu mogą ograniczyć dolegliwości chorobowe. Znacznie trudniej jest pomoc osobom starszym, które chorują na schorzenia typu: choroba Alzheimera, choroba Parkinsona czy stwardnienie rozsiane. Wszystkie te przypadłości mogą doprowadzić do tak dużej degradacji w psychice osoby starszej, że niezbędne będą stała obserwacja i nadzór. W wyniku wystąpienia tych chorób dochodzi bardzo często do demencji, czyli otępienia. Można tutaj dodać także zanik pamięci, utraty świadomości miejsca i czasu, trudności w posługiwaniu się językiem, labilności emocjonalnej, braku motywacji do jakiegokolwiek działania. Jedyną pomocą w przypadku tych chorób jest systematyczna rehabilitacja społeczna, która może obniżyć w znacznym stopniu ich rozwój.
Problem uświadamiania sobie nadchodzącej śmierci: w okresie starości ludzie zaczynają zdawać sobie sprawę z tego, że nie zostało im już za wiele czasu na życie. Ta świadomość może sprawić, że będą chciały wypełnić swój czas w sposób jeszcze bardziej intensywny niż dotychczas. Uważają, że żadne sprawy nie mogą czekać, chcą zrealizować swoje plany od razu, są niecierpliwi, jeśli zrobienie czegoś odkłada się z czasem. Wtedy następuję problem z najbliższym otoczeniem, które nie jest w stanie zrozumieć pośpiechu u osoby starszej. Wtedy też następuje dokonanie bilansu, podsumowania życia przez osoby w sędziwym wieku. Mogą się również pogłębić wierzenia religijne bądź filozoficzne. Niekiedy osoby starsze postrzegają śmierć jako wybawienia od cierpień bądź jako nagroda za dobrze wypełnione życie. Najważniejsza jest tutaj rodzina, która powinna wspierać osobę starszą.
W dążeniu do uchronienia się przed starością, od dawna podejmowano próby zrozumienia tego, na czym polega ten proces. Początkowo proces starzenia próbowano wyjaśnić wyłącznie w ramach paradygmatu biologicznego. Zakładano, że starzenie się człowieka polega na występowaniu nieodwracalnych zmian w jego organizmie. Mają one polegać na uszkodzeniu międzykomórkowej substancji (kolagenu), co doprowadza do stopniowego obumierania komórek organizmu, wywołującego zmiany starcze i w końcu prowadzące do śmierci. Starość zaczęto więc przypisywać bardzo wiele różnych cech. Można powiedzieć, że większość z nich wskazywała jednoznacznie na stan degradacji biologicznej, psychologicznej i społecznej człowieka, który wchodzi w okres starości (spadek wydolności fizycznej, osłabienie funkcjonowania narządów zmysłów, utrata zdrowie, osłabienie pamięci, brak zdolności twórczych, spadek zainteresowań życiem społecznym, wycofanie się z większości pełnionych ról społecznych etc.)
Negatywny stosunek psychologiczny wobec starości łączy się również z innym rodzajem skutków. Usuwanie z pola uwagi tej problematyki może często prowadzić do tego, że jesteśmy nieprzygotowani do zaakceptowania własnej starości zarówno w wymiarze obiektywnym (brak sieci wsparcia społecznego, trudności w zagospodarowaniu czasu wolnego, brak zabezpieczenia materialnego), jak również subiektywnym (odrzucenie JA fizycznego, lęk przed śmiercią, negatywny bilans własnego życia). Wejście w okres starości w taki niedojrzały sposób może wywołać dodatkowe trudności adaptacyjne — brak akceptacji siebie, depresje, niechęć do innych osób, bierność społeczną itd. Można oczekiwać, że człowiek w starszym wieku, znajdujący się w takiej sytuacji psychologicznej, znacznie trudniej znajdzie niezbędna pomoc w rozwiązywaniu własnych problemów życiowych, Poza tym będzie on także przygotowany do przyjęcia i wykorzystania w pełni tej pomocy. Mimo że starość wyznacza kres naszego życia, ma ona także swoje uroki. Jest bowiem dla człowieka okresem „zbierania plonów” dotychczasowej egzystencji. Wiele osób w starszym wieku odczuwa satysfakcję, że założyło szczęśliwą rodzinę, że wychowało swoje dzieci na porządnych ludzi, doczekali się wnuków i prawnuków. Wielu seniorów szczyci się też swoja pracą zawodową i stanowiskami, ciesząc się jednocześnie zasłużoną emeryturą. W tej fazie życia dokonuje się niejako pewnego podsumowania, bilansu życia, dającego swoiste poczucie trwałego szczęścia, które możliwe jest do osiągnięcia po przeżyciu wielu lat w sposób godny, uczciwy, z poczuciem dobrze wypełnionych obowiązków.
Starość jest okresem spokoju, swobody i czasu wolnego, który można wykorzystać w sposób twórczy i pożyteczny. Starsi ludzie mają możliwość rozwijania swoich zainteresować. Mogą podróżować, oddawać się lekturze czy też pomagać dzieciom w prowadzeniu domu i wychowywaniu wnuków.
Jednak zarówno z obserwacji życia seniorów, jak i z analizy danych empirycznych wynika, że sposób spędzania czasu wolnego na emeryturze koresponduje najczęściej z wcześniejszymi zainteresowaniami, preferencjami i potrzebami osób starszych w tym także zakresie oraz z utrwalonym w poprzednich fazach życia stylem ich codziennego funkcjonowania. Zatem osoby aktywne za młodu, także i w okresie starości starają się przeżyć czynnie, oddając się w zaciszu domowym ulubionym zajęciom i rozwijając swoje hobby lub poszukując dostępnych w ich środowisku instytucji społecznych, którym celem jest integracja i aktywizacja seniorów.
1.7. Trudny i niewspółpracujący pacjent
Trudnych pacjentów możemy podzielić na kilka typów:
— agresywny
— niecierpliwy
— napastliwy
— gadatliwy
— wymagający
— nastawiony roszczeniowo
— niezdecydowany
— zamknięty w sobie
— uległy
Kontakt z trudnym klientem/pacjentem jest wyzwaniem, ponieważ wymaga od nas obsłużenia go tak, by był zadowolony. Nazwanie klienta/pacjenta trudnym jest etykietowaniem go co stanowi barierę w obsługiwaniu go. Klient/ Pacjent nie jest trudny, ale sytuacja w której się znalazł jest dla niego i dla nas trudna.
Obsługiwanie klientów/pacjentów wymaga:
— kontrolowania własnego zachowania i emocji
— słuchanie pacjenta, klienta i zezwolenie mu na okazywanie jego emocji; należy utrzymywać z klientem kontakt wzrokowy
i postawę otwartą, okazywać zainteresowanie
— pokazać pacjentowi, że Ci na nim zależy
— nie wiń pacjenta/klienta ani firmy
— spróbuj rozwiązać problem,
lub znajdź kogoś, kto rozwiąże go za ciebie
— jeśli trzeba przeproś go,
— postaw się w sytuacji pacjenta (empatia)
— umiejętnie zdobywaj informacje
1.8. Rewitalizacja uzdrowiskowa
W starzejącym się społeczeństwie, geriatria staje przed wyzwaniem zapewnienia kompleksowej opieki seniorom, której celem nie jest jedynie leczenie chorób, ale także poprawa ogólnej jakości życia i utrzymanie zdrowia. Jednym z innowacyjnych podejść w dziedzinie geriatrii jest rewitalizacja uzdrowiskowa, która integruje korzyści terapeutyczne uzdrowisk z holistycznym podejściem do zdrowia seniorów.
Cele Rewitalizacji Uzdrowiskowej w Geriatrii
1. **Poprawa Zdrowia Fizycznego:**
— Stymulacja układu krążenia i odnowa tkanek.
— Redukcja bólu i dolegliwości związanych z przewlekłymi schorzeniami.
2. **Wsparcie Zdrowia Psychicznego:**
— Ograniczenie objawów depresji i lęku.
— Poprawa jakości snu i redukcja stresu.
3. **Zachowanie Sprawności Funkcjonalnej:**
— Poprawa równowagi, koordynacji i siły mięśniowej.
— Wspieranie mobilności i niezależności w codziennych czynnościach.
4. **Promowanie Zdrowego Stylu Życia:**
— Edukacja dotycząca właściwego żywienia i regularnej aktywności fizycznej.
— Kształtowanie nawyków zdrowego snu i relaksu.
Założenia Rewitalizacji Uzdrowiskowej w Geriatrii
1. **Indywidualne Podejście:**
— Dostosowanie programu do indywidualnych potrzeb i możliwości każdego seniora.
— Skonsultowanie zespołu specjalistów w celu określenia spersonalizowanego planu leczenia.
2. **Integracja Terapii Naturalnych:**
— Wykorzystanie naturalnych zasobów uzdrowisk, takich jak źródła termalne, błotne kąpiele czy inhalacje.
— Zastosowanie terapii wodnej, światła słonecznego i świeżego powietrza.
3. **Wielodyscyplinarny Zespół Specjalistów:**
— Współpraca lekarzy, fizjoterapeutów, psychologów i dietetyków.
— Ścisła koordynacja działań w ramach kompleksowego leczenia.
4. **Program Edukacyjny:**
— Warsztaty i prelekcje na temat zdrowego stylu życia.
— Udostępnianie informacji na temat chorób związanych z wiekiem i sposobów ich przeciwdziałania.
Przykładowy Program Działań Rewitalizacyjnych
1. **Faza Diagnostyczna:**
— Całkowita ocena zdrowia fizycznego i psychicznego.
— Badania laboratoryjne i diagnostyka obrazowa.
— Wywiad z pacjentem w celu zrozumienia jego potrzeb i oczekiwań.
2. **Terapia Fizyczna:**
— Fizjoterapia skoncentrowana na ćwiczeniach wzmacniających, równowagi i mobilności.
— Kąpiele wodne z zastosowaniem właściwości leczniczych wód mineralnych. — Kinezyterapia w pięknych otoczeniach przyrodniczych.
3. **Terapia Psychologiczna:**
— Indywidualne i grupowe sesje terapeutyczne.
— Medytacja, relaksacja i techniki radzenia sobie ze stresem.
— Terapia sztuką i muzyką.
4. **Dietoterapia:**
— Indywidualne plany żywieniowe dostosowane do potrzeb seniorów.
— Warsztaty kulinarne i edukacja dotycząca zdrowego odżywiania.
5. **Aktywności Rekreacyjne:**
— Spacer po terenach uzdrowiskowych.
— Zajęcia taneczne i ruchowe, dostosowane do możliwości każdego uczestnika. — Wyjścia integracyjne i społeczne.
6. **Program Edukacyjny:**
— Wykłady na temat zdrowia starczej i profilaktyki.
— Warsztaty na temat samoopieki i utrzymania zdrowego stylu życia.
Poprzez realizację tego kompleksowego programu rewitalizacyjnego, uzdrowiska geriatryczne mają szansę nie tylko na leczenie schorzeń, ale również na budowanie fundamentów zdrowego i aktywnego starzenia się. Działania te integrują naturalne zasoby uzdrowisk, profesjonalną opiekę lekarzy i terapeutów, oraz edukację, tworząc spójne podejście do zdrowia seniorów. Rewitalizacja uzdrowiskowa staje się zatem nie tylko terapeutycznym procesem, ale także inspirującym doświadczeniem, które przyczynia się do poprawy jakości życia seniorów w późniejszym okresie życia.
1.9. Leczenie i rehabilitacja w geriatrii
Wprowadzenie:
Leczenie i rehabilitacja w geriatrii mają na celu nie tylko skuteczną opiekę nad seniorami, ale również poprawę ich jakości życia i utrzymanie niezależności. W miarę starzenia się społeczeństwa rośnie znaczenie holistycznego podejścia, które uwzględnia zarówno aspekty fizyczne, jak i psychiczne seniorów. W tym rozdziale przyjrzymy się wyzwaniom związanym z geriatrycznym leczeniem i rehabilitacją oraz strategiom skutecznego radzenia sobie z tymi kwestiami.
Wyzwania w Geriatrycznym Leczeniu i Rehabilitacji
1. **Zróżnicowane Zdrowie Seniorów:**
— Indywidualne potrzeby zdrowotne każdego seniora wymagają spersonalizowanego podejścia.
— Współistnienie wielu schorzeń i przyjmowanie różnych leków utrudnia kompleksowe leczenie.
2. **Wpływ Starzenia się na Funkcje Fizyczne i Psychiczne:**
— Spadek siły mięśniowej, elastyczności i koordynacji.
— Problemy z pamięcią, koncentracją oraz zdolnością przetwarzania informacji.
3. **Prowadzenie Leczenia w Domu:**
— Zapewnienie skutecznej opieki ambulatoryjnej.
— Ułatwienie dostępu do specjalistycznych usług zdrowotnych dla osób starszych mieszkających w społeczności.
4. **Psychospołeczne Aspekty Leczenia:**
— Zmaganie się z izolacją społeczną i depresją.
— Wsparcie psychologiczne w kontekście utraty bliskich i przemian społecznych.
Strategie Skutecznego Geriatrycznego Leczenia i Rehabilitacji
1. **Spersonalizowane Planowanie Leczenia:**
— Indywidualne oceny geriatryczne dla określenia unikalnych potrzeb każdego pacjenta.
— Współpraca zespołów lekarzy, fizjoterapeutów, psychologów i pielęgniarek.
2. **Terapia Fizyczna i Rehabilitacja:**
— Programy ćwiczeń dostosowane do zdolności fizycznych seniorów.
— Fizjoterapia skupiona na poprawie równowagi, mobilności i funkcji mięśniowej.
3. **Zastosowanie Technologii w Leczeniu:**
— Telemedycyna umożliwiająca zdalne konsultacje lekarskie i monitorowanie zdrowia.
— Aplikacje mobilne wspomagające zarządzanie lekami i prowadzenie dziennika zdrowia.
4. **Terapia zajęciowa:**
— Poprawa samodzielności w codziennych czynnościach.
— Dostosowywanie otoczenia domowego do potrzeb seniorów.
5. **Opieka Psychologiczna i Społeczna:**
— Sesje terapeutyczne wspierające radzenie sobie z trudnościami psychicznymi.
— Grupy wsparcia społecznego dla seniorów, umożliwiające dzielenie się doświadczeniami.
6. **Edukacja Pacjentów i Rodzin:**
— Informowanie seniorów i ich rodzin o chorobach związanych z wiekiem i dostępnych opcjach leczenia.
— Szkolenia dotyczące samoopieki i profilaktyki zdrowotnej.
Przykładowy Model Geriatrycznej Opieki
1. **Ocena Geriatryczna:**
— Konsultacja lekarska z uwzględnieniem komponentów fizycznych, psychicznych i społecznych.
— Ocena możliwości funkcjonalnych i środowiska życia.
2. **Spersonalizowany Plan Leczenia:**
— Określenie priorytetów leczenia i rehabilitacji na podstawie oceny geriatrycznej.
— Współpraca z pacjentem i rodziną w procesie planowania opieki.
3. **Terapia Fizyczna i Rehabilitacja:**
— Regularne sesje fizjoterapii i terapii zajęciowej dostosowane do potrzeb pacjenta.
— Monitorowanie postępów i dostosowywanie planu leczenia.
4. **Wsparcie Psychologiczne:**
— Sesje terapeutyczne dla pacjenta i jego rodziny w celu radzenia sobie z emocjonalnymi wyzwaniami.
— Grupy wsparcia społecznego promujące integrację społeczną.
5. **Zaawansowana Technologia:**
— Wykorzystanie telemedycyny do monitorowania zdrowia i konsultacji zdalnych.
— Aplikacje mobilne wspomagające samoopiekę i przypominające o przyjmowaniu leków.
6. **Edukacja i Szkolenia:**
— Warsztaty edukacyjne dla pacjentów i ich rodzin na temat zdrowego starzenia się.
— Szkolenia dotyczące samoopieki, profilaktyki zdrowotnej i zarządzania chorobami.
W perspektywie geriatrii, leczenie i rehabilitacja stają się integralnymi elementami dbania o zdrowie seniorów. Poprzez zastosowanie spersonalizowanych podejść, korzystanie z nowoczesnych technologii i uwzględnianie aspektów psychospołecznych, geriatrzy tworzą kompleksowe plany opieki, które nie tylko leczą schorzenia, ale również wspierają seniorów w utrzymaniu aktywnego i pełnego życia.
1.10. Rola poradni geriatrycznej
Wprowadzenie:
Poradnie geriatryczne odgrywają kluczową rolę w kompleksowej opiece nad osobami starszymi, uwzględniając specyficzne potrzeby związane z procesem starzenia się. W niniejszym rozdziale przyjrzymy się zasadom funkcjonowania poradni geriatrycznej, określimy cele jej istnienia oraz omówimy strategie pracy, mające na celu skuteczne poprawianie jakości życia seniorów.
Zasady Funkcjonowania Poradni Geriatrycznej
1. **Holizm i Indywidualne Podejście:**
— Skupienie na kompleksowej opiece, uwzględniającej aspekty fizyczne, psychiczne i społeczne.
— Indywidualne oceny geriatryczne dla każdego pacjenta.
2. **Wielodyscyplinarny Zespół Specjalistów:**
— Współpraca lekarzy, pielęgniarek, fizjoterapeutów, psychologów i terapeutów zajęciowych.
— Koordynacja działań w celu osiągnięcia pełnej opieki.
3. **Edukacja Pacjentów i Rodzin:**
— Informowanie seniorów i ich rodzin na temat procesu starzenia się, schorzeń związanych z wiekiem oraz dostępnych opcji leczenia.
— Szkolenia dotyczące samoopieki i profilaktyki zdrowotnej.
4. **Współpraca z Instytucjami Opieki Długoterminowej:**
— Partnerstwo z domami opieki i placówkami długoterminowej opieki zdrowotnej.
— Monitorowanie standardów opieki w takich placówkach.
5. **Konsultacje Telemedyczne:**
— Wykorzystanie telemedycyny do prowadzenia konsultacji zdalnych i monitorowania zdrowia pacjentów.
— Ułatwienie dostępu do specjalistycznych porad.
Cele Poradni Geriatrycznej
1. **Poprawa Jakości Życia Seniorów:**
— Zwalczanie izolacji społecznej i stymulowanie aktywności społecznej.
— Poprawa funkcji psychicznych i fizycznych.
2. **Zapobieganie i Leczenie Chorób Związanych z Wiekiem:**
— Wczesne rozpoznawanie i skuteczne leczenie schorzeń geriatrycznych.
— Promowanie zdrowego stylu życia w celu zapobiegania chorobom.
3. **Wsparcie dla Rodzin i Opiekunów:**
— Udzielanie wsparcia rodzinom seniorów w radzeniu sobie z wyzwaniami opieki.
— Edukacja na temat specyfiki opieki nad osobami starszymi.
4. **Integracja Zasobów Uzdrowiskowych:**
— Współpraca z uzdrowiskami w celu wykorzystania naturalnych terapii i zasobów.
— Kształtowanie programów rehabilitacyjnych w oparciu o lokalne zasoby.
Strategie Pracy Poradni Geriatrycznej
1. **Regularne Oceny Geriatryczne:**
— Okresowe, kompleksowe oceny zdrowia fizycznego i psychicznego seniorów.
— Dostosowywanie planów opieki do ewoluujących potrzeb.
2. **Programy Profilaktyczne:**
— Organizacja kampanii profilaktycznych w społecznościach lokalnych.
— Promowanie szczepień, badań przesiewowych i zdrowego stylu życia.
3. **Wsparcie Psychospołeczne:**
— Sesje terapeutyczne dla seniorów i ich rodzin.
— Grupy wsparcia społecznego, łączące osoby w podobnych sytuacjach.
4. **Szkolenia Dla Personelu:**
— Regularne szkolenia dla personelu medycznego, podnoszące kompetencje w obszarze geriatrii.
— Utrzymywanie się na bieżąco z najnowszymi trendami i badaniami w dziedzinie opieki nad osobami starszymi.
5. **Konsultacje Telemedyczne:**
— Rozwijanie systemu konsultacji zdalnych dla seniorów, zwłaszcza tych mieszkających w odległych lokalizacjach.
— Ułatwianie dostępu do ekspertów w dziedzinie geriatrii.
Podsumowanie:
Poradnie geriatryczne pełnią niezwykle istotną rolę w dostarczaniu kompleksowej opieki seniorom. Poprzez zasady holistycznego podejścia, współpracy zespołów specjalistycznych oraz wykorzystywania nowoczesnych technologii, poradnie te skutecznie wspierają zdrowie i dobre samopoczucie osób starszych. Cele i strategie pracy poradni geriatrycznej ewoluują wraz ze zmieniającymi się potrzebami społeczeństwa, dążąc do ciągłego doskonalenia opieki nad starzejącym się społeczeństwem.
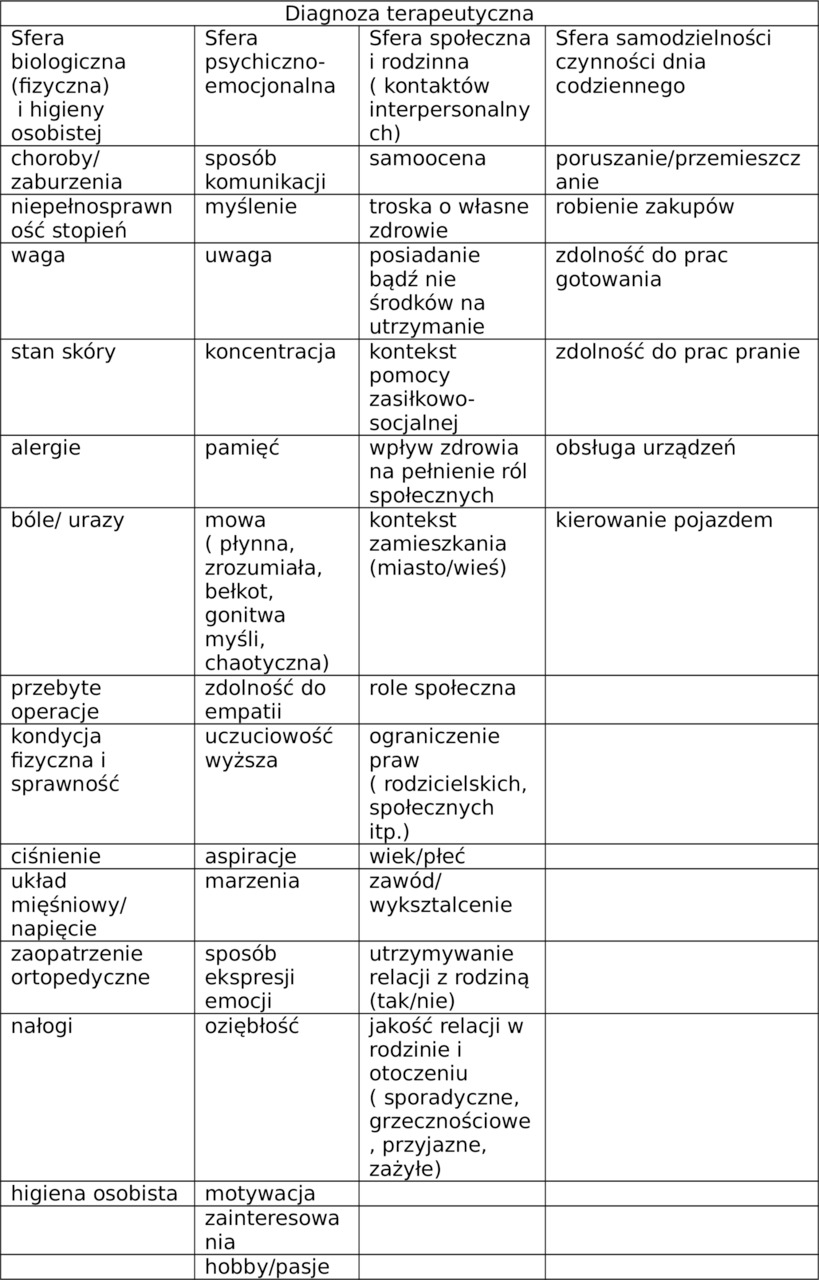
1.11. Diagnoza terapeutyczna
Diagnoza Terapeutyczna w Terapii Zajęciowej
Terapia zajęciowa (TZ) jest dziedziną, która skupia się na pomocy jednostkom w odzyskaniu, rozwinięciu lub utrzymaniu zdolności do wykonywania codziennych aktywności. Kluczowym elementem tego procesu jest diagnoza terapeutyczna, która stanowi fundament skutecznej interwencji terapeutycznej w TO. Poniżej przedstawiamy kluczowe aspekty diagnozy terapeutycznej w terapii zajęciowej.
**1. Indywidualne Oceny Funkcji:**
— Diagnoza terapeutyczna zaczyna się od kompleksowej oceny indywidualnych umiejętności i funkcji pacjenta. Terapeuci zajęciowi używają różnorodnych narzędzi, takich jak skale oceny, obserwacje i wywiady, aby zebrać informacje na temat umiejętności motorycznych, sensorycznych i poznawczych.
**2. Analiza Aktywności Życia Codziennego (ADL):**
— Skuteczna diagnoza TZ obejmuje ocenę zdolności do wykonywania codziennych czynności, takich jak ubieranie się, jedzenie czy utrzymanie higieny osobistej. Analiza ADL pozwala zidentyfikować obszary wymagające wsparcia i dostosować terapię do konkretnych potrzeb pacjenta.
**3. Ocena Umiejętności Społecznych i Komunikacyjnych:**
— Diagnoza terapeutyczna uwzględnia także aspekty społeczne i komunikacyjne. Terapeuci zajęciowi oceniają zdolność pacjenta do nawiązywania relacji, współpracy z innymi oraz komunikacji werbalnej i niewerbalnej.
**4. Analiza Środowiska:**
— W ramach diagnozy TO, terapeuci biorą pod uwagę wpływ otoczenia na zdolności pacjenta. Oceniają, czy środowisko wspomaga lub utrudnia wykonywanie codziennych zadań, identyfikując potencjalne bariery.
**5. Identyfikacja Celów Terapeutycznych:**
— Na podstawie zebranych informacji, terapeuci wspólnie z pacjentem ustalają cele terapeutyczne. Diagnoza terapeutyczna precyzyjnie określa obszary, które wymagają interwencji, a cele są sformułowane w sposób realistyczny i osiągalny.
**6. Plan Indywidualnej Terapii:**
— Diagnoza terapeutyczna stanowi fundament do opracowania spersonalizowanego planu terapii zajęciowej. Ten plan uwzględnia konkretne ćwiczenia, aktywności i strategie, które mają wspomagać rozwój umiejętności pacjenta.
**7. Monitorowanie Postępów i Dostosowanie Terapii:**
— Proces diagnozy TO nie kończy się po ustaleniu planu terapeutycznego. Regularne monitorowanie postępów pozwala dostosować terapię do ewoluujących potrzeb pacjenta, zapewniając optymalne rezultaty.
Diagnoza terapeutyczna w terapii zajęciowej to dynamiczny proces, który umożliwia dostosowanie terapii do indywidualnych cech, możliwości i celów pacjenta. Skuteczna diagnoza jest kluczowa dla osiągnięcia pozytywnych zmian w funkcjonowaniu jednostki.

1.12. Błędy w komunikacji terapeuty zajęciowego z seniorem
1. **Brak Empatii:**
— *Błąd:* Nieokazywanie zrozumienia i współczucia wobec trudności pacjenta.
— *Konsekwencje:* Pacjent może czuć się niezrozumiany, co może utrudniać proces terapeutyczny.
2. **Niejasne Wyjaśnienie Celów Terapeutycznych:**
— *Błąd:* Nieprecyzyjne przedstawienie celów i planu terapeutycznego.
— *Konsekwencje:* Pacjent może mieć trudności z zaakceptowaniem i angażowaniem się w terapię.
3. **Brak Otwartości na Pytania i Wątpliwości Pacjenta:**
— *Błąd:* Zaniedbywanie pytań lub wątpliwości pacjenta.
— *Konsekwencje:* Pacjent może czuć się niepewny co do terapii, co wpływa na zaufanie do terapeuty.
4. **Niedostateczne Zaangażowanie w Indywidualne Potrzeby Pacjenta:**
— *Błąd:* Zastosowanie jednolitego podejścia do wszystkich pacjentów.
— *Konsekwencje:* Brak dostosowania terapii do indywidualnych potrzeb może obniżyć jej skuteczność.
5. **Brak Skupienia na Pozytywnych Aspektach:**
— *Błąd:* Koncentracja jedynie na problemach, zaniedbywanie osiągnięć pacjenta.
— *Konsekwencje:* Pacjent może czuć się zdemotywowany, a motywacja do terapii może spadać.
6. **Niewłaściwe Ocenianie Postępów:**
— *Błąd:* Subiektywne lub nieprecyzyjne oceny postępów pacjenta.
— *Konsekwencje:* Błędna ocena może prowadzić do niezrozumienia rzeczywistego stanu pacjenta.
7. **Nieadekwatne Komunikowanie Zaleceń Domowych:**
— *Błąd:* Niejasne lub zbyt skomplikowane instrukcje dotyczące ćwiczeń lub działań domowych.
— *Konsekwencje:* Pacjent może mieć trudności w samodzielnym kontynuowaniu terapii.
8. **Brak Dostosowania Języka do Poziomu Zrozumienia Pacjenta:**
— *Błąd:* Używanie specjalistycznego języka niezrozumiałego dla pacjenta.
— *Konsekwencje:* Pacjent może czuć się zagubiony i zniechęcony.
9. **Zaniedbywanie Aspektów Psychospołecznych:**
— *Błąd:* Pomijanie psychospołecznych czynników wpływających na funkcjonowanie pacjenta.
— *Konsekwencje:* Brak kompleksowego podejścia do problemów pacjenta.
10. **Niedostateczna Komunikacja z Rodziną Pacjenta:**
— *Błąd:* Brak regularnej komunikacji z rodziną pacjenta, zwłaszcza jeśli jest to istotne dla procesu terapeutycznego.
— *Konsekwencje:* Brak zrozumienia kontekstu życiowego pacjenta, co może wpływać na efektywność terapii.
Unikanie tych błędów pozwala terapeucie zajęciowemu na skuteczną współpracę z pacjentem i osiąganie lepszych rezultatów terapeutycznych. Właściwa komunikacja odgrywa kluczową rolę w budowaniu zaufania i motywacji pacjenta do aktywnego uczestnictwa w procesie terapeutycznym.
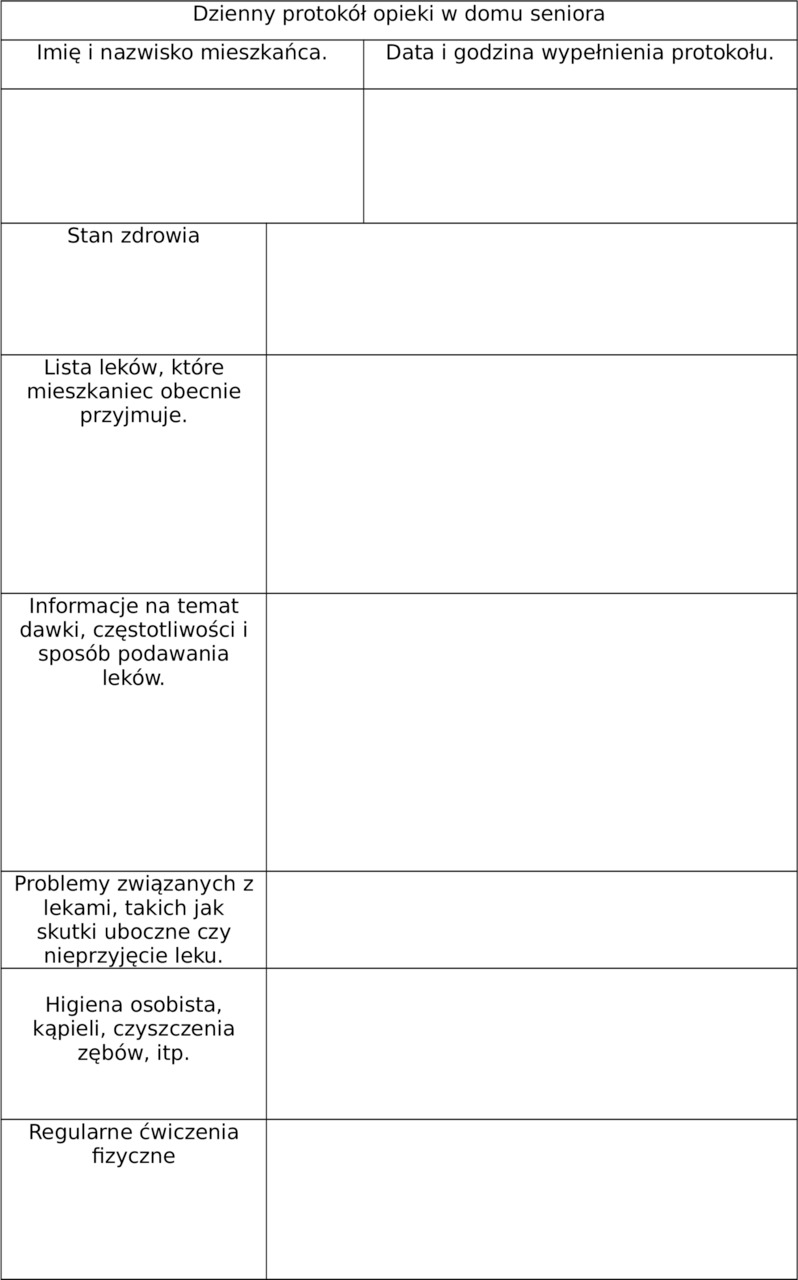
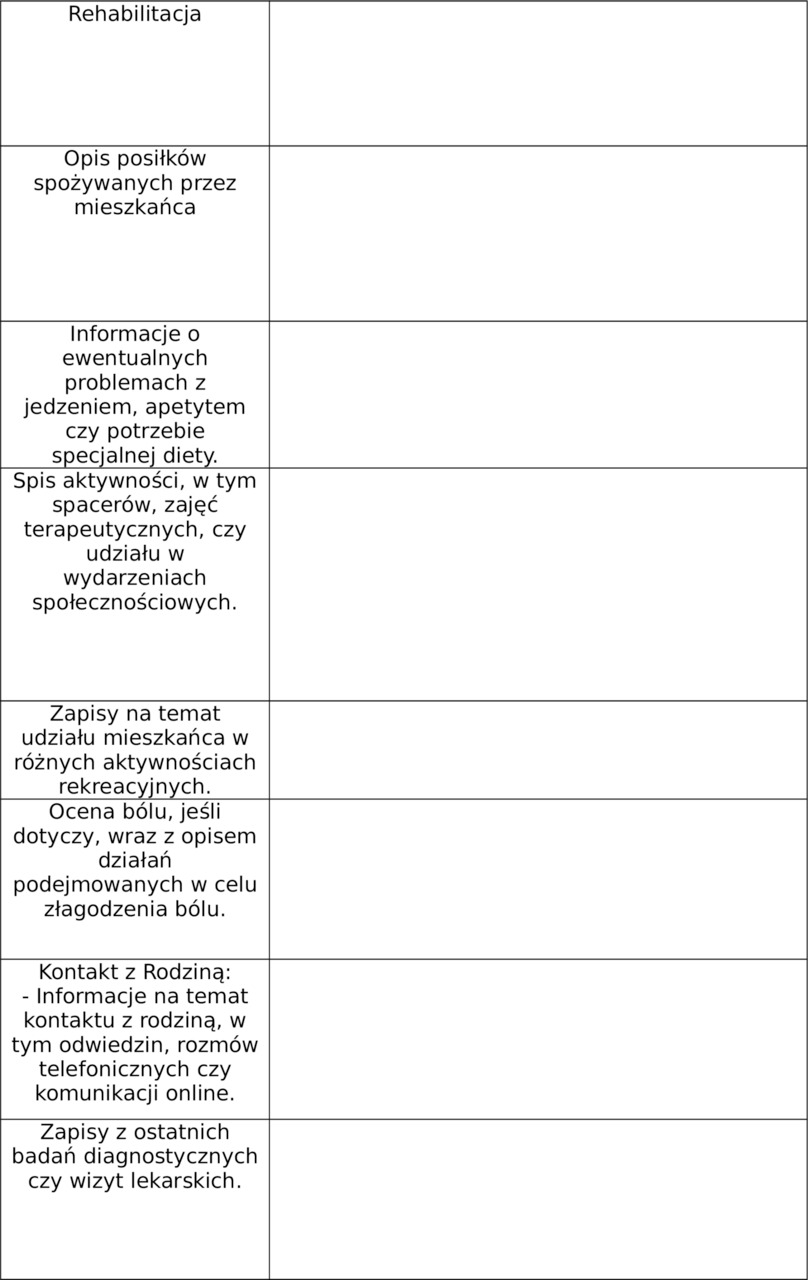
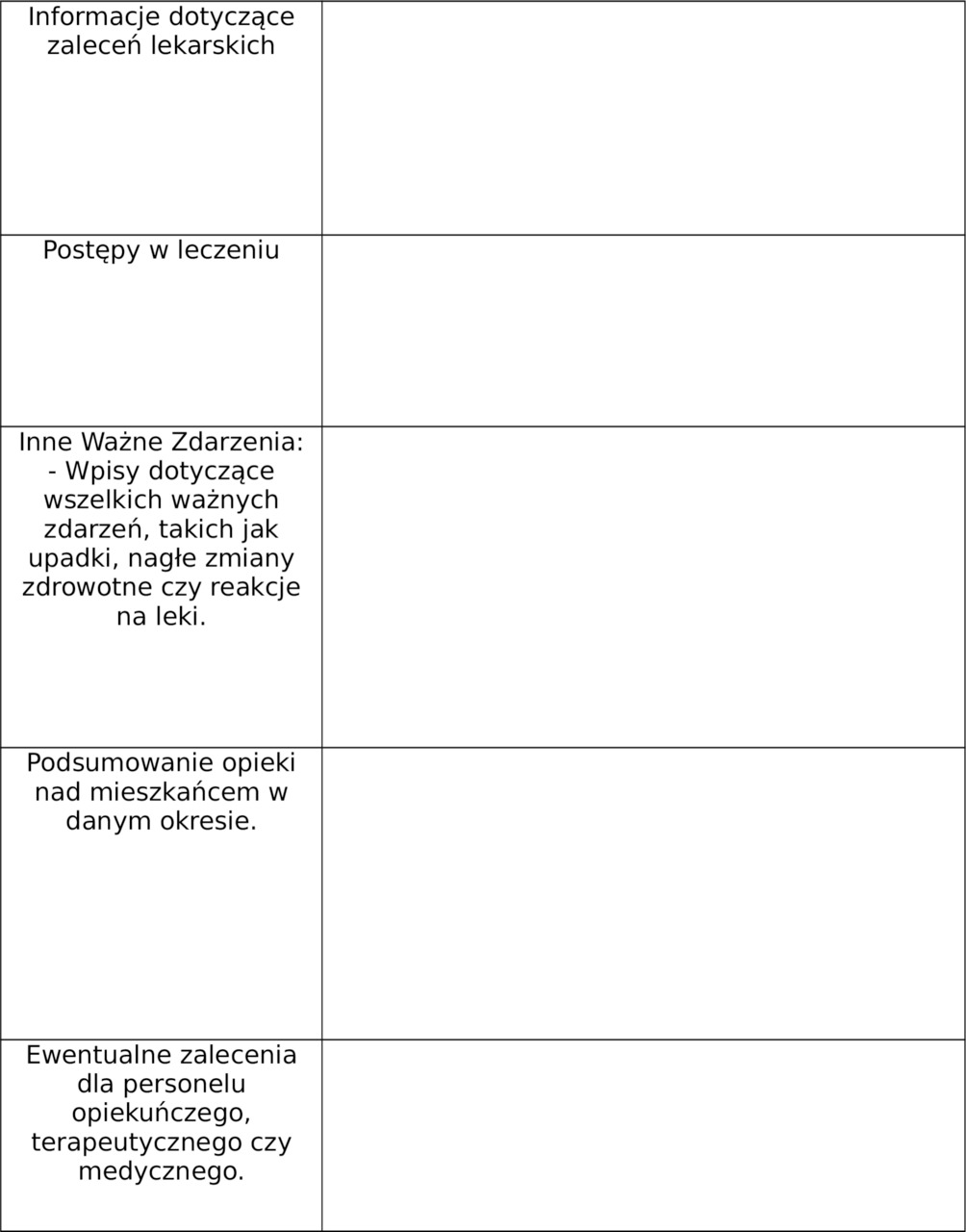
1.13. Dzienny protokół opieki nad seniorem
1.14. Papierologia administracyjna w domu seniora
W prowadzeniu domu seniora konieczne jest utrzymanie różnych dokumentów administracyjnych i papierologii. Oprócz indywidualnych planów wsparcia, oto kilka rodzajów dokumentów, które mogą być wymagane wewnętrznie:
1. **Rejestracja Mieszkańców:**
— Dokumentacja osobowa każdego mieszkańca, zawierająca informacje takie jak dane osobowe, historię zdrowia, preferencje żywieniowe itp.
2. **Umowy Mieszkaniowe:**
— Umowy regulujące warunki mieszkania i świadczenia usług w domu seniora.
3. **Kartoteki Medyczne:**
— Zdrowotne historie pacjentów, zawierające informacje o lekach, diagnozach, leczeniu i planach opieki medycznej.
4. **Plan Opieki Indywidualnej:**
— Szczegółowy plan opieki dla każdego mieszkańca, uwzględniający indywidualne potrzeby, cele i preferencje.
5. **Protokoły Opieki:**
— Dokumentacja dotycząca codziennej opieki nad mieszkańcami, obejmująca podstawowe czynności, jak kąpiele, posiłki, leki itp.
6. **Raporty Lekarskie:**
— Raporty od lekarzy i specjalistów świadczące opiekę zdrowotną dla mieszkańców.
7. **Dokumentacja Pracownicza:**
— Akta pracownicze personelu, w tym umowy o pracę, oceny pracownicze, dokumenty szkoleniowe itp.
8. **Rozkłady Zajęć i Wydarzeń:**
— Planowanie działań rekreacyjnych, terapeutycznych i społecznościowych dla mieszkańców.
9. **Zarządzanie Finansami:**
— Faktury, umowy finansowe, budżety i inne dokumenty związane z zarządzaniem finansami domu seniora.
10. **Protokoły Bezpieczeństwa:**
— Dokumentacja związana z procedurami bezpieczeństwa, w tym ewakuacją, obsługą sytuacji awaryjnych itp.
11. **Dokumentacja Inwentarzowa:**
— Inwentarz mienia i sprzętu w domu seniora.
12. **Raporty Inspekcji i Audytów:**
— Raporty z przeprowadzanych audytów i inspekcji, które potwierdzają zgodność z normami i przepisami.
Upewnij się, że wszystkie dokumenty są przechowywane zgodnie z obowiązującymi przepisami prawnymi, a personel jest świadomy procedur związanych z dokumentacją.
1.15. Zeszyt kontaktu z rodziną
W zeszycie kontaktu z rodziną w domu seniora powinny znaleźć się informacje takie jak:
1. Dane osobowe seniora, w tym imię, nazwisko, data urodzenia, numer PESEL.
2. Dane kontaktowe członków rodziny, w tym adresy zamieszkania, numery telefonów, adresy e-mail.
3. Informacje dotyczące stanu zdrowia seniora, w tym aktualne diagnozy, leki, alergie, ewentualne restrykcje dietetyczne.
4. Plan opieki nad seniorami, w tym harmonogram wizyt lekarza, pielęgniarki, terapeuty, itp.
5. Notatki z wizyt członków rodziny, spotkań, rozmów z personelem domu seniora.
6. Informacje o aktywnościach seniora, jego zainteresowaniach, preferencjach, potrzebach.
7. Zalecenia dotyczące opieki nad seniorem, np. dotyczące pielęgnacji, aktywności fizycznej, żywienia.
8. Notatki dotyczące postępów, problemów, czy zmian w stanie zdrowia lub zachowaniu seniora.
9. Informacje o decyzjach podejmowanych w związku z opieką nad seniorem, np. dotyczące zmian w leczeniu, planie opieki, itp.
Dokładna zawartość zeszytu kontaktu może się różnić w zależności od potrzeb, procedur oraz polityki danego domu seniora.
Po co w zeszycie informacje o aktywności seniora jeśli to zeszyt kontaktu z rodziną?
W zeszycie kontaktu z rodziną w domu seniora, informacje dotyczące aktywności seniora mogą być istotne, ponieważ pomagają one rodzinie zrozumieć, jak senior spędza czas w domu opieki. Dzięki tym informacjom rodzina może lepiej monitorować codzienne życie seniora, jego zainteresowania, potrzeby i poziom zaangażowania w różne aktywności. Jest to istotne szczególnie w przypadku, gdy rodzina nie może regularnie odwiedzać seniora i chce być na bieżąco z jego codziennymi działaniami oraz emocjonalnym stanem. Dlatego informacje o aktywności seniora mogą być cennym uzupełnieniem danych w zeszycie kontaktu z rodziną w domu seniora.
Co z zaleceniami opieki nad seniorem tam dostępnymi?
Zalecenia dotyczące opieki nad seniorem są istotne, ponieważ pomagają zapewnić spójność w opiece i leczeniu, a także mogą służyć jako punkt odniesienia dla personelu domu seniora i członków rodziny. Umieszczenie zaleceń w zeszycie kontaktu z rodziną pozwala na przekazywanie informacji o tym, jak należy pielęgnować seniora, jakie działania podejmować w przypadku określonych sytuacji, oraz jak dbać o jego zdrowie i dobre samopoczucie.
Ponadto, zalecenia mogą obejmować wszelkie istotne informacje dotyczące diety, aktywności fizycznej, leczenia, terapii oraz specjalnych potrzeb seniora. Dzięki temu członkowie rodziny mają jasne wytyczne dotyczące tego, jak zapewnić najlepszą opiekę nad swoim bliskim przebywającym w domu seniora.
1.16. Wnętrze domu seniora
Wnętrze domu seniora powinno być funkcjonalne, bezpieczne i dostosowane do potrzeb starszej osoby. Ważne elementy to:
1. **Bezpieczeństwo:** Zainstaluj uchwyty w łazience, antypoślizgowe dywaniki, eliminuj przeszkody i zadbaj o dobre oświetlenie.
2. **Ergonomia:** Meble i sprzęty powinny być łatwe w obsłudze, z niskimi progami, ergonomicznymi krzesłami i łóżkami.
3. **Dostępność:** Zapewnij łatwy dostęp do wszystkich pomieszczeń, zastanów się nad instalacją podwyższonych sedesów czy podłóg bez progów.
4. **Odpowiednie oświetlenie:** Jasne, równomierne oświetlenie w całym domu, z łatwo dostępnymi przełącznikami.
5. **Przestrzeń do relaksu:** Strefy relaksu z wygodnymi fotelami, książkami lub ulubioną rozrywką.
6. **Kuchnia przyjazna seniorom:** Przystosuj kuchnię do łatwej obsługi, z niskimi blatami, dobrym oświetleniem i dostępnymi przyrządami.
7. **Technologia wspomagająca:** Rozważ instalację systemów monitorujących zdrowie seniora, a także ułatwiających komunikację z bliskimi.
8. **Pomieszczenia prywatne:** Stworzenie przestrzeni, w której senior może czuć się prywatnie i komfortowo.
9. **Wspólne pomieszczenia dla społeczności:** Jeśli to możliwe, dostęp do wspólnych obszarów dla społeczności seniorów.
Zawsze warto konsultować się z samym seniorem, aby dostosować wnętrze do jego indywidualnych preferencji i potrzeb.
Pomysły na tematykę tablic na ścianie w domu seniora:
1. **Tablica Wspomnień:**
— Umieść tablicę, na której mieszkańcy mogą dzielić się wspomnieniami z przeszłości, dodając zdjęcia i krótkie opisy.
2. **Plan Dnia:**
— Stwórz tablicę z planem dnia, informującą seniorów o różnych zajęciach, posiłkach i wydarzeniach w domu.
3. **Tablica Inspiracji:**
— Zamieść inspirujące cytaty, rysunki i zdjęcia, które dodadzą pozytywnego nastroju mieszkańcom.
4. **Tablica Hobby:**
— Dedykuj przestrzeń dla hobby mieszkańców, prezentując ich zainteresowania, np. zdjęcia z warsztatów czy pracowni.
5. **Tablica Informacyjna:**
— Stwórz tablicę z przydatnymi informacjami, takimi jak numery telefonów, daty ważnych wydarzeń czy rozkład jazdy autobusów.
6. **Tablica Zdrowego Stylu Życia:**
— Udostępnij wskazówki dotyczące zdrowego stylu życia, takie jak przepisy na zdrowe posiłki czy ćwiczenia relaksacyjne.
7. **Tablica Sztuki:**
— Zachęcaj do wyrażania siebie poprzez sztukę. Dodaj miejsce na prezentację prac artystycznych mieszkańców.
8. **Tablica Kulinarna:**
— Dziel się przepisami kulinarnymi i inspiracjami kulinarnymi, tworząc miejsce, gdzie seniorzy mogą wymieniać się pomysłami na smaczne posiłki.
9. **Tablica Kwiatów i Ogrodów:**
— Stworzona z myślą o miłośnikach ogrodnictwa, z informacjami na temat roślin, kwiatów i poradami ogrodniczymi.
10. **Tablica Sezonów:**
— Dodaj elementy związane z aktualnym sezonem, tworząc atmosferę zgodną z danym okresem roku
Tablice powinny być czytelne i dostosowane do potrzeb seniorów, co ułatwi im korzystanie z tych przestrzeni i czerpanie radości z interakcji z tablicami.
1.17. Elementy terapii behawioralnej w walce z nałogami grupa seniorów jako uczestników + ankieta + klucz odpowiedzi
Terapia behawioralna jest skuteczną metodą w walce z nałogami u seniorów. Oto kilka elementów, które mogą być częścią tego podejścia:
1. **Identyfikacja wyzwalaczy:** Pomoc seniorom w identyfikowaniu sytuacji, emocji lub myśli, które prowadzą do nałogowego zachowania.
2. **Rozwijanie zdrowych nawyków:** Wspieranie seniorów w rozwijaniu zdrowych nawyków życiowych, które mogą zastąpić szkodliwe zachowania.
3. **Techniki radzenia sobie z pokusami:** Nauczanie technik radzenia sobie z pokusami i silnymi pragnieniami, aby uniknąć nawrotów nałogu.
4. **Planowanie działań zastępczych:** Pomoc w tworzeniu planów działań zastępczych w sytuacjach ryzyka, aby uniknąć sięgnięcia po nałóg.
5. **Monitorowanie postępów:** Regularne monitorowanie postępów i dostosowywanie strategii terapeutycznych w zależności od potrzeb i wyników.
6. **Wsparcie społeczne:** Zachęcanie do korzystania z wsparcia społecznego poprzez uczestnictwo w grupach wsparcia lub rozmowy z rodziną i przyjaciółmi.
7. **Rozwój umiejętności radzenia sobie:** Kształtowanie umiejętności radzenia sobie z stresem, nudą lub trudnymi emocjami, które mogą prowadzić do sięgnięcia po nałóg.
Terapia behawioralna może być skutecznym narzędziem w pomaganiu seniorom pokonać nałogi i prowadzić bardziej zdrowy i satysfakcjonujący tryb życia.
**Ankieta dotycząca Terapii Behawioralnej w walce z nałogiem dla seniorów**
Proszę zaznaczyć, jak skuteczne uważasz każde z poniższych narzędzi terapeutycznych w walce z nałogiem, korzystając z poniższej skali (1 — całkowicie nieskuteczne, 2 — raczej nieskuteczne, 3 — neutralne, 4 — raczej skuteczne, 5 — całkowicie skuteczne).
1. **Identyfikacja wyzwalaczy:**
— Skala: [ ] (1, Wyzwalacze nie są identyfikowane) [ ] (2, Wyzwalacze są częściowo identyfikowane) [ ] (3, Neutralne) [ ] (4, Wyzwalacze są częściowo identyfikowane) [ ] (5, Wyzwalacze są w pełni identyfikowane)
2. **Rozwijanie zdrowych nawyków:**
— Skala: [ ] (1, Brak prób rozwijania zdrowych nawyków) [ ] (2, Zdrowe nawyki są próbowane, ale rzadko) [ ] (3, Neutralne) [ ] (4, Zdrowe nawyki są często praktykowane) [ ] (5, Zdrowe nawyki są w pełni wdrożone)
3. **Techniki radzenia sobie z pokusami:**
— Skala: [ ] (1, Brak używania technik radzenia sobie) [ ] (2, Techniki są próbowane, ale rzadko skuteczne) [ ] (3, Neutralne) [ ] (4, Techniki są często skuteczne) [ ] (5, Techniki są zawsze skuteczne)
4. **Planowanie działań zastępczych:**
— Skala: [ ] (1, Brak planowania działań zastępczych) [ ] (2, Plany są sporadycznie stosowane) [ ] (3, Neutralne) [ ] (4, Plany są często stosowane i skuteczne) [ ] (5, Plany są zawsze skuteczne i łatwo dostępne)
5. **Monitorowanie postępów:**
— Skala: [ ] (1, Brak monitorowania postępów) [ ] (2, Monitorowanie postępów jest rzadkie i nieskuteczne) [ ] (3, Neutralne) [ ] (4, Monitorowanie postępów jest regularne i skuteczne) [ ] (5, Monitorowanie postępów jest dokładne i skuteczne)
6. **Wsparcie społeczne:**
— Skala: [ ] (1, Brak wsparcia społecznego) [ ] (2, Wsparcie społeczne jest rzadkie lub nieskuteczne) [ ] (3, Neutralne) [ ] (4, Wsparcie społeczne jest dostępne i skuteczne) [ ] (5, Silne wsparcie społeczne od rodziny, przyjaciół, grupy wsparcia)
7. **Rozwój umiejętności radzenia sobie:**
— Skala: [ ] (1, Brak prób rozwijania umiejętności radzenia sobie) [ ] (2, Umiejętności są próbowane, ale rzadko skuteczne) [ ] (3, Neutralne) [ ] (4, Umiejętności są często skuteczne) [ ] (5, Umiejętności są zawsze skuteczne i stosowane)
**Klucz do interpretacji odpowiedzi:**
1. **Identyfikacja wyzwalaczy:**
— 1 — Wyzwalacze nie są identyfikowane: Brak prób identyfikacji czynników wyzwalających nałóg.
— 2 — Wyzwalacze są częściowo identyfikowane: Istnieje częściowa świadomość czynników wyzwalających, ale nie są one w pełni zidentyfikowane.
— 3 — Neutralne: Poziom identyfikacji wyzwalaczy jest w miarę satysfakcjonujący, ale może wymagać dalszej pracy.
— 4 — Wyzwalacze są częściowo identyfikowane: Wyzwalacze są częściowo zidentyfikowane, ale mogą być potrzebne dodatkowe wysiłki w tym obszarze.
— 5 — Wyzwalacze są w pełni identyfikowane: Czynniki wyzwalające nałóg są w pełni zidentyfikowane i zrozumiane.
2. **Rozwijanie zdrowych nawyków:**
— 1 — Brak prób rozwijania zdrowych nawyków: Brak prób wprowadzenia zdrowych nawyków.
— 2 — Zdrowe nawyki są próbowane, ale rzadko: Próby wprowadzenia zdrowych nawyków są sporadyczne i nieskuteczne.
— 3 — Neutralne: Istnieją próby wprowadzenia zdrowych nawyków, ale może być potrzebna dalsza praca w tym obszarze.
— 4 — Zdrowe nawyki są często praktykowane: Zdrowe nawyki są często praktykowane i skuteczne.
— 5 — Zdrowe nawyki są w pełni wdrożone: Zdrowe nawyki są w pełni wdrożone i skuteczne.
3. **Techniki radzenia sobie z pokusami:**
— 1 — Brak używania technik radzenia sobie: Brak prób radzenia sobie z pokusami lub stosowanie nieskutecznych technik.
— 2 — Techniki są próbowane, ale rzadko skuteczne: Próby radzenia sobie z pokusami są sporadyczne i nieskuteczne.
— 3 — Neutralne: Istnieją próby radzenia sobie z pokusami, ale mogą być potrzebne dalsze wysiłki w tym obszarze.
— 4 — Techniki są często skuteczne: Techniki radzenia sobie z pokusami są często skuteczne i stosowane.
— 5 — Techniki są zawsze skuteczne: Techniki radzenia sobie z pokusami są zawsze skuteczne i łatwo dostępne.
4. **Planowanie działań zastępczych:**
— [ ] (1) Brak planowania działań zastępczych: Brak prób opracowania planów działań zastępczych.
— [ ] (2) Plany są sporadycznie stosowane: Plany działań zastępczych są sporadycznie stosowane, ale rzadko są skuteczne.
— [ ] (3) Neutralne: Istnieją próby opracowania planów działań zastępczych, ale ich skuteczność jest średnia.
— [ ] (4) Plany są często stosowane i skuteczne: Plany działań zastępczych są często stosowane i zazwyczaj skuteczne.
— [ ] (5) Plany są zawsze skuteczne i łatwo dostępne: Plany działań zastępczych są zawsze skuteczne i łatwo dostępne, nawet w trudnych sytuacjach.
5. **Monitorowanie postępów:**
— [ ] (1) Brak monitorowania postępów: Brak prób monitorowania postępów w walce z nałogiem.
— [ ] (2) Monitorowanie postępów jest rzadkie i nieskuteczne: Monitorowanie postępów jest sporadyczne i nie przynosi zadowalających rezultatów.
— [ ] (3) Neutralne: Istnieją próby monitorowania postępów, ale ich regularność i skuteczność są średnie.
— [ ] (4) Monitorowanie postępów jest regularne i skuteczne: Monitorowanie postępów jest regularne i pomaga śledzić postępy w walce z nałogiem.
— [ ] (5) Monitorowanie postępów jest dokładne i skuteczne: Monitorowanie postępów jest dokładne, prowadzone systematycznie i przynosi pozytywne rezultaty.
6. **Wsparcie społeczne:**
— [ ] (1) Brak wsparcia społecznego: Brak wsparcia ze strony rodziny, przyjaciół lub grup wsparcia.
— [ ] (2) Wsparcie społeczne jest rzadkie lub nieskuteczne: Wsparcie społeczne jest dostępne, ale rzadko lub nie jest skuteczne.
— [ ] (3) Neutralne: Wsparcie społeczne jest średnie, ale mogłoby być lepsze.
— [ ] (4) Wsparcie społeczne jest dostępne i skuteczne: Istnieje dostęp do skutecznego wsparcia społecznego ze strony rodziny, przyjaciół lub grup wsparcia.
— [ ] (5) Silne wsparcie społeczne od rodziny, przyjaciół, grupy wsparcia: Otrzymuję silne wsparcie społeczne od rodziny, przyjaciół lub grupy wsparcia, które pomaga mi w walce z nałogiem.
7. **Rozwój umiejętności radzenia sobie z nałogiem:**
— [ ] (1) Brak prób rozwijania umiejętności radzenia sobie: Brak prób rozwijania umiejętności radzenia sobie z nałogiem.
— [ ] (2) Umiejętności są próbowane, ale rzadko skuteczne: Umiejętności radzenia sobie z nałogiem są próbowane, ale rzadko przynoszą pożądane rezultaty.
— [ ] (3) Neutralne: Istnieją próby rozwijania umiejętności radzenia sobie, ale ich skuteczność jest średnia.
— [ ] (4) Umiejętności są często skuteczne: Umiejętności radzenia sobie z nałogiem są często skuteczne i pomagają w jego kontrolowaniu.
— [ ] (5) Umiejętności są zawsze skuteczne i stosowane: Posiadam umiejętności radzenia sobie z nałogiem, które zawsze są skuteczne i regularnie stosowane w praktyce.
1.18. Przykładowy harmonogram zajęć w domu seniora
Harmonogram pobytu stałego podopiecznych w placówce domu seniora:
1. Poniedziałek:
**Godzina 8:00 — 9:00**: Poranna higiena osobista i śniadanie.
**Godzina 9:00 — 10:00**: Warsztaty terapii zajęciowej prowadzone przez terapeutę zajęciowego, obejmujące zajęcia aktywności/ treningi kognitywne
**Godzina 10:00 — 11:00**: Sesje masażu prowadzone przez masażystę, pomagające w relaksacji mięśni i złagodzeniu napięć.
**Godzina 11:00 — 12:00**: Przerwa kawowa i czas wolny dla podopiecznych.
**Godzina 12:00 — 13:00**: Obiad.
**Godzina 13:00 — 14:00**: Indywidualne sesje terapeutyczne z fizjoterapeutą, skupiające się na ćwiczeniach fizycznych i rehabilitacji.
**Godzina 14:00 — 15:00**: Warsztaty terapii zajęciowej kontynuowane, z różnorodnymi zajęciami dostosowanymi do potrzeb i zainteresowań podopiecznych np. (Metoda: Arteterapia, prace plastyczne)
**Godzina 15:00 — 16:00**: Opieka medyczna i pielęgniarska, w tym podawanie leków, kontrola stanu zdrowia i ewentualne zabiegi pielęgnacyjne.
**Godzina 16:00 — 17:00**: Czas wolny lub możliwość udziału w dodatkowych zajęciach rekreacyjnych, takich jak gry planszowe( ludoterapia)
**Godzina 17:00**: Kolacja.
**Godzina 18:00**: Wieczorne zajęcia relaksacyjne lub rozrywkowe, takie jak czytanie ( biblioterapia),
**Godzina 20:00**: Przygotowanie do snu i wieczorna higiena osobista.
**Godzina 21:00**: Cicha pora, zapewnienie spokoju i możliwość odpoczynku.
2. Wtorek
**Godzina 8:00 — 9:00**: Poranna higiena osobista i śniadanie.
**Godzina 9:00 — 10:00**: Terapia zajęciowa (Metoda: Ogrodnictwo terapeutyczne)
**Godzina 10:00 — 11:00**: Sesje masażu prowadzone przez masażystę, pomagające w relaksacji mięśni i złagodzeniu napięć.
**Godzina 11:00 — 12:00**: Przerwa kawowa i czas wolny dla podopiecznych.
**Godzina 12:00 — 13:00**: Obiad.
**Godzina 13:00 — 14:00**: Indywidualne sesje terapeutyczne z fizjoterapeutą, skupiające się na ćwiczeniach fizycznych i rehabilitacji.
**Godzina 14:00 — 15:00**: Warsztaty terapii zajęciowej kontynuowane, z różnorodnymi zajęciami dostosowanymi do potrzeb i zainteresowań podopiecznych np. (Metoda: Trening czynności osobistych)
**Godzina 15:00 — 16:00**: Opieka medyczna i pielęgniarska, w tym podawanie leków, kontrola stanu zdrowia i ewentualne zabiegi pielęgnacyjne.
**Godzina 16:00 — 17:00**: Czas wolny lub możliwość udziału w dodatkowych zajęciach rekreacyjnych, takich jak spacery ( silwoterapia )
**Godzina 17:00**: Kolacja.
**Godzina 18:00**: Wieczorne zajęcia relaksacyjne lub rozrywkowe, takie jak oglądanie filmów ( filmoterapia)
**Godzina 20:00**: Przygotowanie do snu i wieczorna higiena osobista.
**Godzina 21:00**: Cicha pora, zapewnienie spokoju i możliwość odpoczynku.
3. Środa
**Godzina 8:00 — 9:00**: Poranna higiena osobista i śniadanie.
**Godzina 9:00 — 10:00**: Terapia zajęciowa (Metoda: Ogrodnictwo terapeutyczne)
**Godzina 10:00 — 11:00**: Sesje masażu prowadzone przez masażystę, pomagające w relaksacji mięśni i złagodzeniu napięć.
**Godzina 11:00 — 12:00**: Przerwa kawowa i czas wolny dla podopiecznych.
**Godzina 12:00 — 13:00**: Obiad.
**Godzina 13:00 — 14:00**: Indywidualne sesje terapeutyczne z fizjoterapeutą, skupiające się na ćwiczeniach fizycznych i rehabilitacji.
**Godzina 14:00 — 15:00**: Warsztaty terapii zajęciowej kontynuowane, z różnorodnymi zajęciami dostosowanymi do potrzeb i zainteresowań podopiecznych np. (Metoda: Trening komunikacji, asertywności)
**Godzina 15:00 — 16:00**: Opieka medyczna i pielęgniarska, w tym podawanie leków, kontrola stanu zdrowia i ewentualne zabiegi pielęgnacyjne.
**Godzina 16:00 — 17:00**: Czas wolny lub możliwość udziału w dodatkowych zajęciach relaksacyjnych (sofrologia oddechowa )
**Godzina 17:00**: Kolacja.
**Godzina 18:00**: Wieczorne zajęcia o wymiarze relaksacyjnym, rozrywkowym artystycznym — muzykoterapia receptywna ( bierna- słuchanie muzyki) lub czynna
( wspólne śpiewanie)
**Godzina 20:00**: Przygotowanie do snu i wieczorna higiena osobista.
**Godzina 21:00**: Cicha pora, zapewnienie spokoju i możliwość odpoczynku.
4. Czwartek
**Godzina 8:00 — 9:00**: Poranna higiena osobista i śniadanie.
**Godzina 9:00 — 10:00**: Terapia zajęciowa (Metoda: Terapia ruchem)
**Godzina 10:00 — 11:00**: Sesje masażu prowadzone przez masażystę, pomagające w relaksacji mięśni i złagodzeniu napięć.
Kup książkę, aby przeczytać do końca.
